Kurzajki, znane również jako brodawki, to powszechny problem skórny, który dotyka ludzi w każdym wieku. Choć zazwyczaj niegroźne, mogą być źródłem dyskomfortu, bólu, a także wpływać na nasze samopoczucie estetyczne. Zrozumienie przyczyn ich powstawania jest kluczowe do zapobiegania i skutecznego leczenia. Te niechciane narośla na skórze mają swoje podłoże w infekcji wirusowej, a dokładniej wirusem brodawczaka ludzkiego, powszechnie znanym jako HPV. Istnieje ponad sto typów tego wirusa, a wiele z nich jest odpowiedzialnych za powstawanie różnych rodzajów brodawek. Warto podkreślić, że nie wszystkie typy HPV prowadzą do rozwoju kurzajek; niektóre są związane z poważniejszymi schorzeniami, takimi jak nowotwory. Jednak w kontekście kurzajek, mówimy o typach wirusa, które preferują skórę i błony śluzowe, nie penetrując głębiej w organizm.
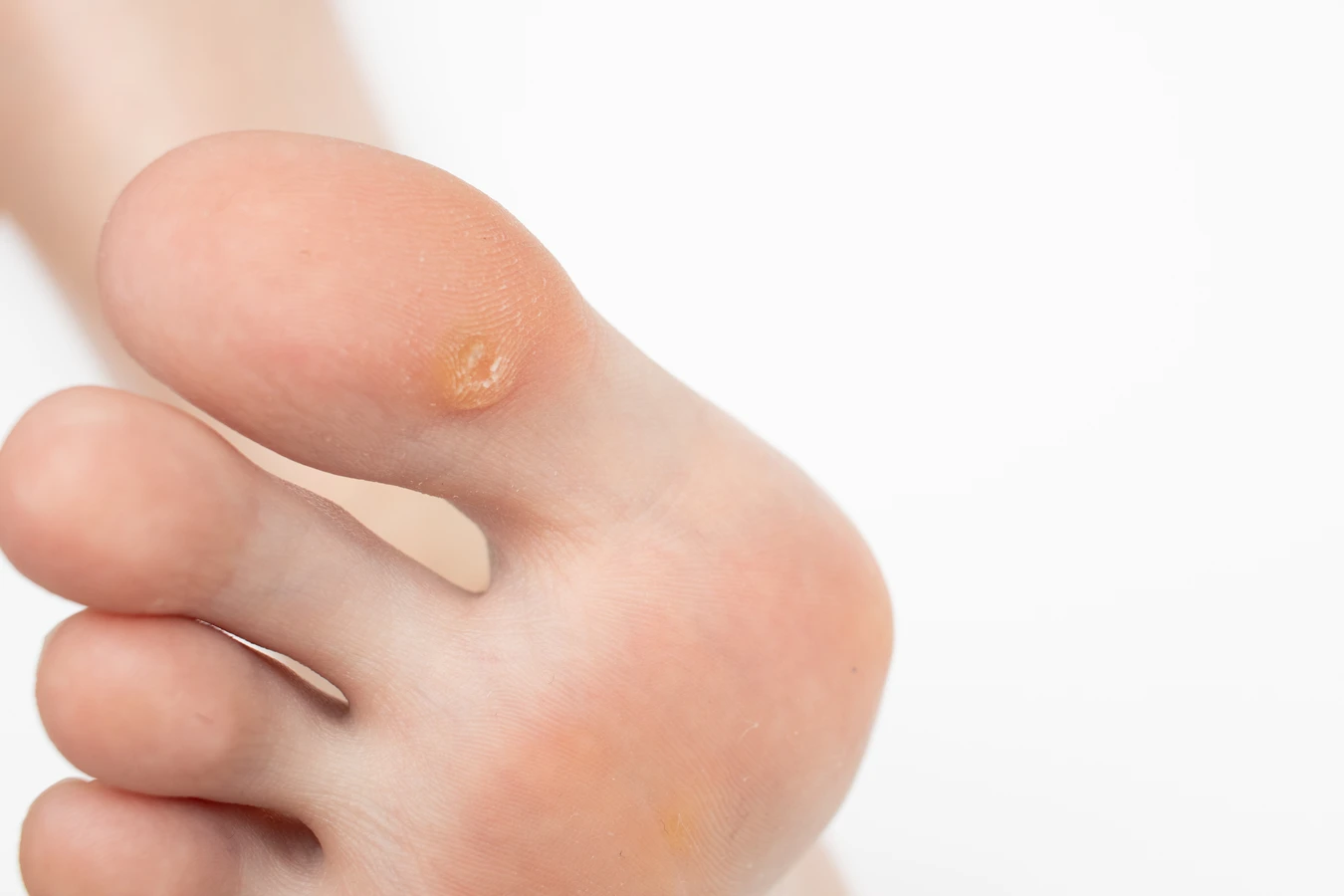
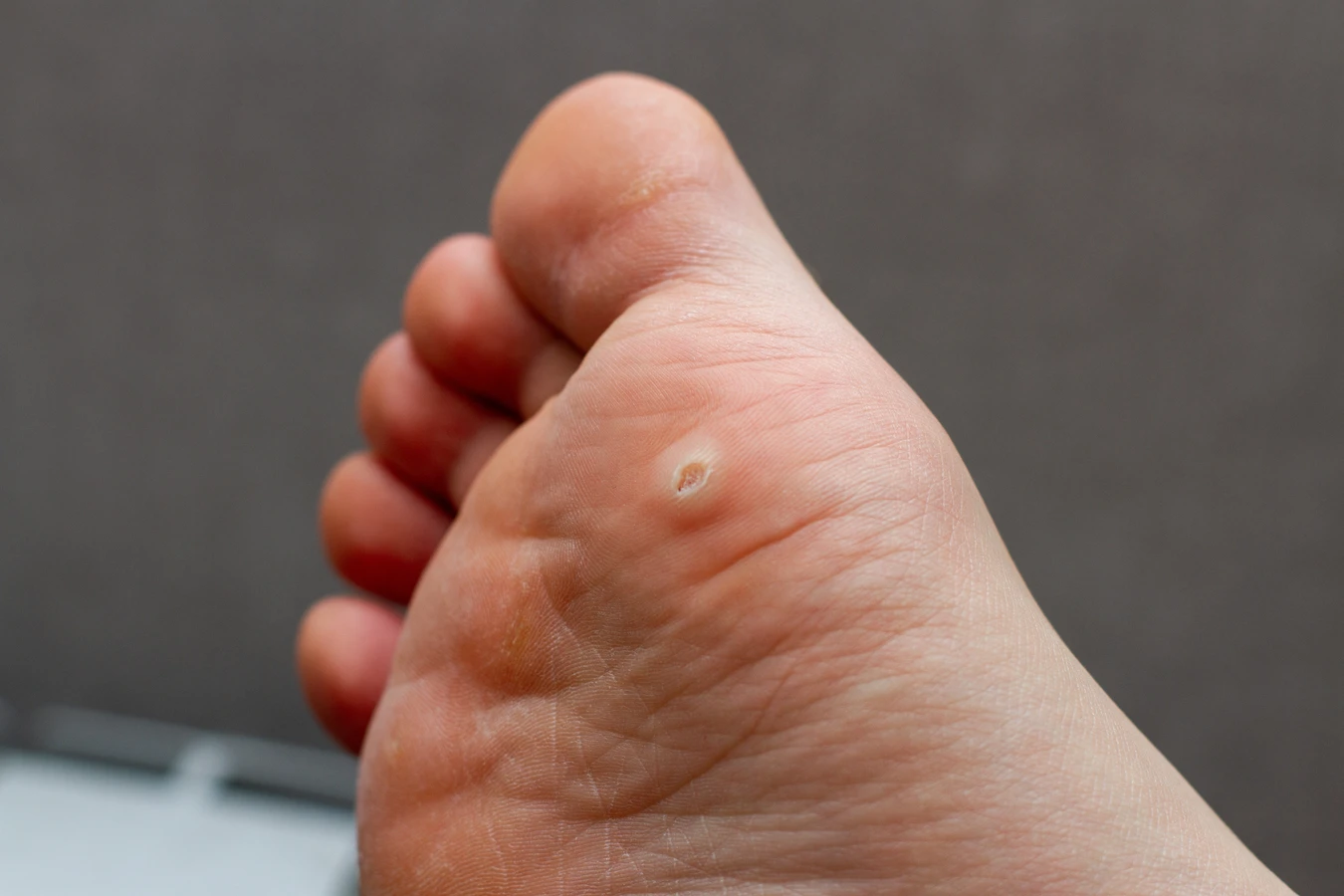
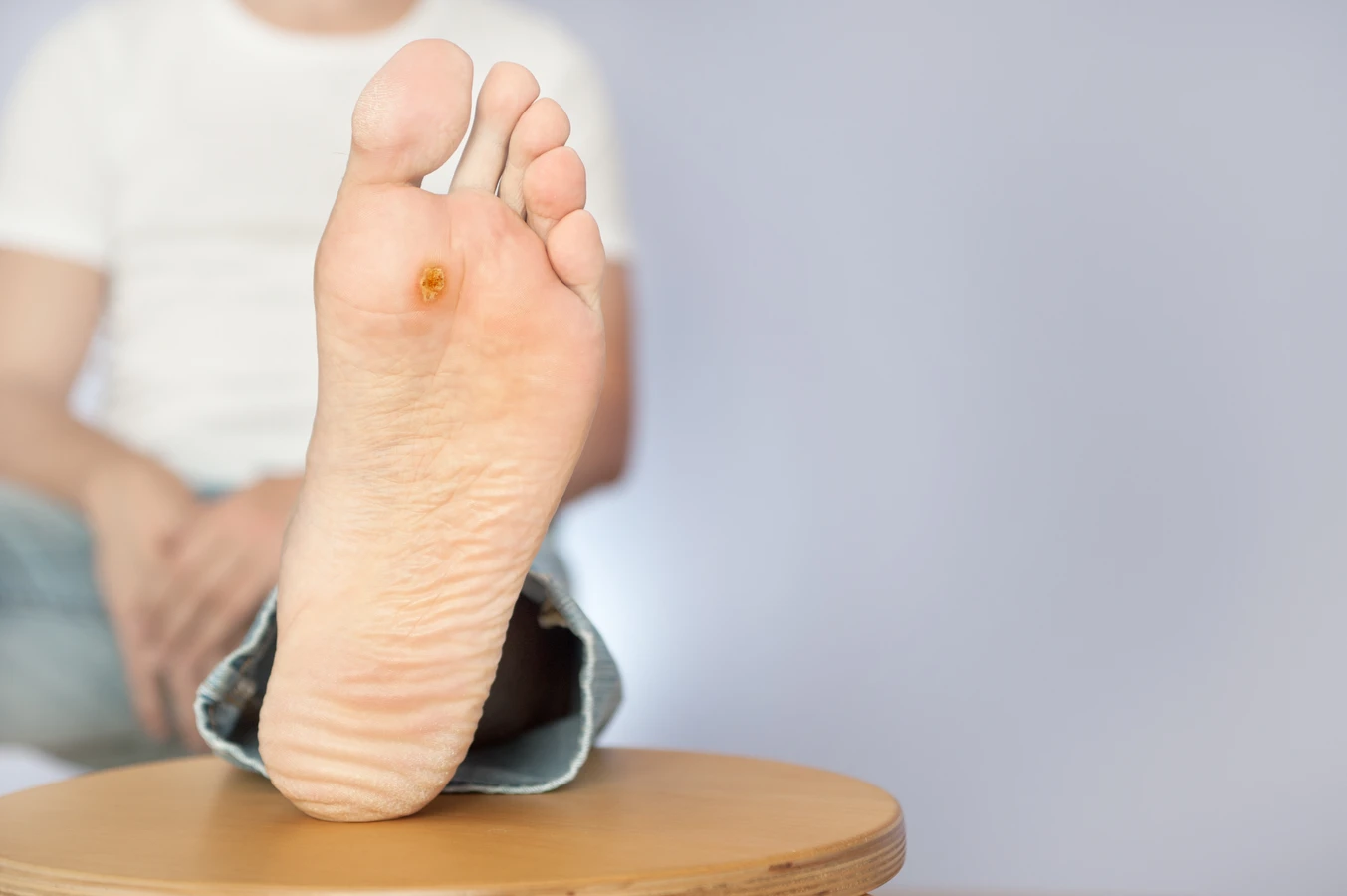
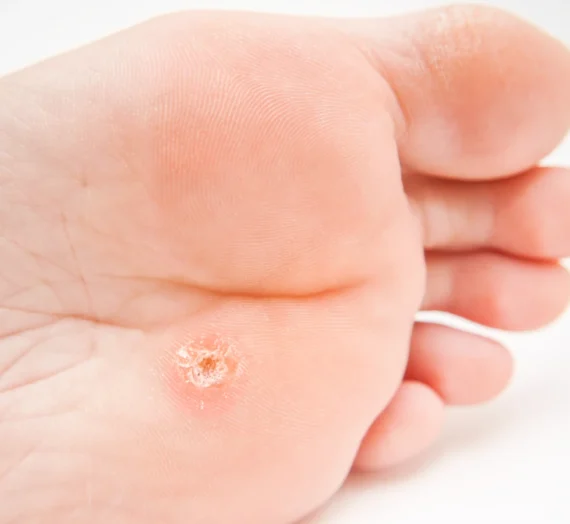
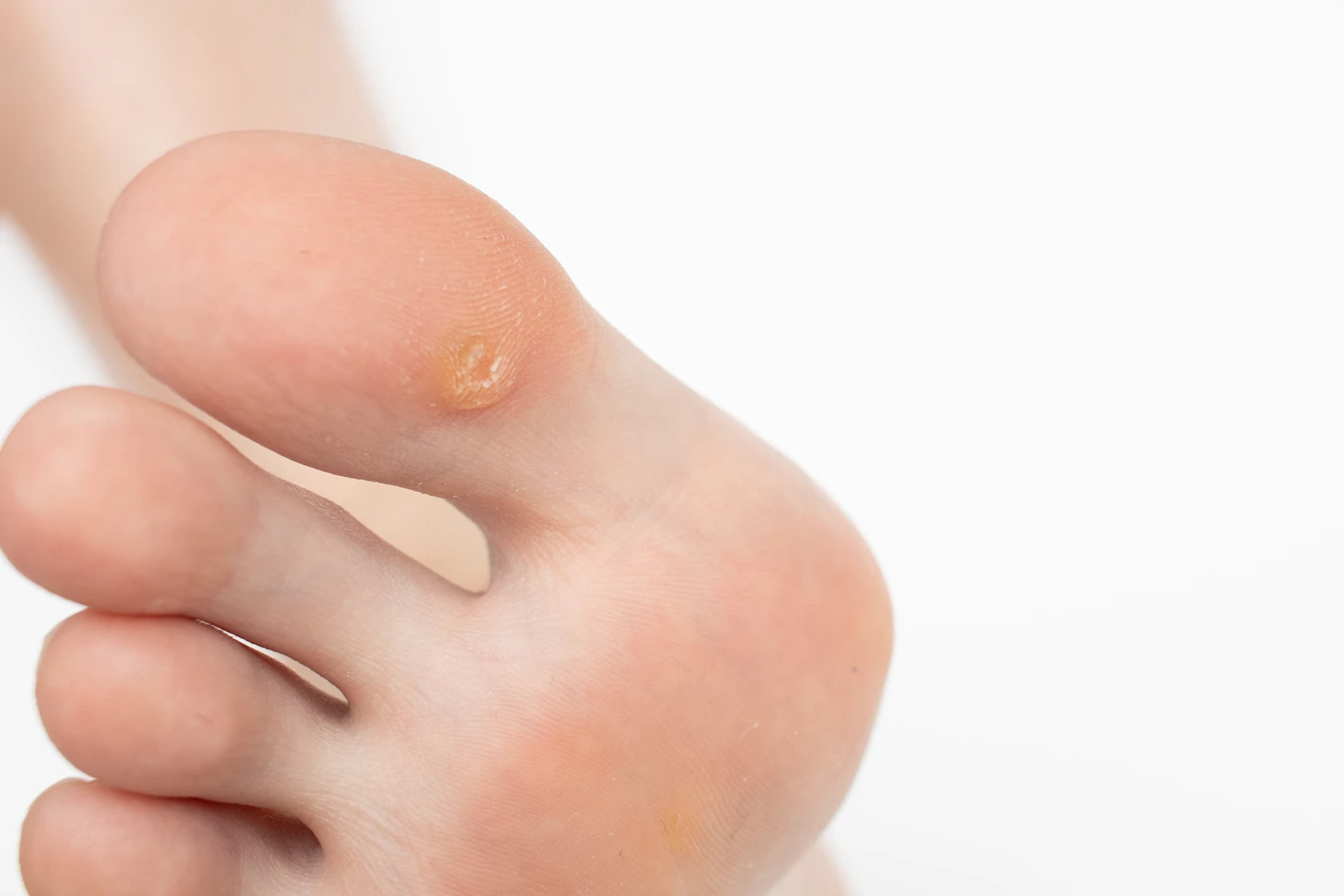
Rozpoznanie kurzajki nie jest zazwyczaj trudne, choć w niektórych przypadkach może wymagać konsultacji z lekarzem. Typowe brodawki, które najczęściej pojawiają się na dłoniach i stopach, charakteryzują się szorstką, nierówną powierzchnią, często przypominającą kalafior. Mogą być pojedyncze lub występować w skupiskach. Brodawki na stopach, zwane kurzajkami podeszwowymi, mogą być bolesne podczas chodzenia, ponieważ nacisk ciężaru ciała wciska je do wnętrza skóry. Czasami można zaobserwować drobne czarne punkciki na powierzchni kurzajki – są to zatkane naczynia krwionośne, które dostarczają wirusowi składników odżywczych. Warto również wspomnieć o innych, rzadszych rodzajach brodawek, takich jak brodawki płaskie (gładkie, zwykle na twarzy) czy brodawki nitkowate (cienkie, wystające, często na szyi i powiekach). Prawidłowa identyfikacja typu kurzajki może pomóc w wyborze najskuteczniejszej metody leczenia.
Wirus brodawczaka ludzkiego jako główna przyczyna powstawania kurzajek
Sednem powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Ten wszechobecny patogen przenosi się poprzez bezpośredni kontakt ze skórą lub błonami śluzowymi osoby zakażonej, a także przez pośredni kontakt z zakażonymi przedmiotami, takimi jak ręczniki, obuwie czy powierzchnie wspólne w miejscach publicznych, zwłaszcza tych wilgotnych i ciepłych, jak baseny czy sauny. Wirus HPV atakuje komórki naskórka, powodując ich niekontrolowany rozrost. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych zmian, może być bardzo różny – od kilku tygodni do nawet kilku miesięcy. To sprawia, że często trudno jest jednoznacznie określić, gdzie i kiedy doszło do pierwszego kontaktu z wirusem.
Ważne jest, aby zrozumieć, że obecność wirusa HPV w organizmie nie zawsze oznacza pojawienie się kurzajek. Nasz układ odpornościowy odgrywa kluczową rolę w walce z infekcją. U wielu osób układ immunologiczny potrafi skutecznie zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany skórne. Jednakże, u osób z osłabioną odpornością, na przykład z powodu przewlekłej choroby, stresu, niedoboru witamin, a także u dzieci i osób starszych, wirus ma większe szanse na rozwój i manifestację w postaci brodawek. Dlatego też, wzmacnianie ogólnej odporności organizmu jest jednym z elementów profilaktyki przeciwko kurzajkom. Zrozumienie tego mechanizmu pozwala lepiej pojąć, dlaczego kurzajki pojawiają się u jednych osób, a u innych nie, nawet po podobnej ekspozycji na wirusa.
Czynniki sprzyjające rozwojowi kurzajek i zarażeniu
Wilgotne i ciepłe środowisko to raj dla wirusa HPV. Dlatego też miejsca takie jak baseny, sauny, łaźnie, przebieralnie, a także wspólne prysznice są potencjalnymi ogniskami zakażenia. Wirus może przetrwać na wilgotnych powierzchniach przez pewien czas, czekając na kolejnego „gospodarza”. Uszkodzenia skóry, nawet te drobne, takie jak zadrapania, skaleczenia czy otarcia, ułatwiają wirusowi penetrację. Dlatego tak ważne jest dbanie o higienę stóp, noszenie odpowiedniego obuwia w miejscach publicznych (np. klapki na basenie) i unikanie chodzenia boso w miejscach o podwyższonym ryzyku. Dzielenie się ręcznikami, golarkami czy innymi przedmiotami osobistymi z osobą zakażoną również stanowi drogę transmisji wirusa.
- Obniżona odporność organizmu, spowodowana stresem, chorobami lub niedoborami żywieniowymi.
- Uszkodzenia skóry, takie jak skaleczenia, otarcia, zadrapania czy pęknięcia.
- Częste przebywanie w wilgotnych i ciepłych miejscach, takich jak baseny, sauny czy łaźnie.
- Długotrwałe noszenie nieprzewiewnego obuwia, które sprzyja poceniu się stóp.
- Kontakt z osobą zakażoną wirusem HPV lub przedmiotami przez nią używanymi.
- Choroby skóry, takie jak egzema czy łuszczyca, które osłabiają barierę ochronną skóry.
Jak wirus HPV powoduje niekontrolowany wzrost komórek skóry
Kiedy wirus HPV dostanie się do komórek naskórka, rozpoczyna się proces, który prowadzi do powstania kurzajki. Wirus wnika do jądra komórki i integruje swój materiał genetyczny z DNA gospodarza. Kluczową rolę odgrywają tu specyficzne białka wirusowe, które zakłócają naturalny cykl komórkowy. Zazwyczaj komórki skóry dzielą się w sposób ściśle kontrolowany, zastępując stare komórki nowymi w odpowiednim tempie. Wirus HPV manipuluje tym procesem, zaburzając mechanizmy kontrolne, które zapobiegają nadmiernemu namnażaniu się komórek. W efekcie komórki zaczynają dzielić się w sposób niekontrolowany, tworząc skupiska, które obserwujemy jako brodawkę.
Ten nadmierny wzrost komórek prowadzi do pogrubienia warstwy naskórka w miejscu infekcji. Struktura kurzajki, która często wydaje się szorstka i nierówna, jest bezpośrednim wynikiem tego przyspieszonego i chaotycznego procesu namnażania komórek. Wirus może również wpływać na proces keratynizacji, czyli tworzenia keratyny – białka budującego naskórek. Zmieniona keratynizacja przyczynia się do charakterystycznego wyglądu brodawki. Dodatkowo, wirus HPV może wpływać na odpowiedź immunologiczną organizmu w miejscu infekcji, tworząc specyficzne środowisko, które sprzyja dalszemu namnażaniu się wirusa i rozwojowi zmian. Zrozumienie tego mechanizmu pozwala docenić, jak subtelne, lecz skuteczne jest działanie wirusa na poziomie komórkowym.
Drogi transmisji wirusa brodawczaka ludzkiego w codziennych sytuacjach
Transmisja wirusa HPV, a co za tym idzie, powstawanie kurzajek, może odbywać się na wiele sposobów, często w sytuacjach, których byśmy się nie spodziewali. Najczęstszą drogą jest bezpośredni kontakt skóra do skóry z osobą zakażoną. Jeśli ktoś ma aktywną kurzajkę, a dotknie innej osoby, wirus może przenieść się na jej skórę. Szczególnie łatwo dochodzi do zakażenia, gdy na skórze tej drugiej osoby znajdują się drobne uszkodzenia, takie jak otarcia czy skaleczenia. Dzieci, ze względu na ich naturalną skłonność do zabawy i częstego kontaktu fizycznego, są często bardziej narażone na przenoszenie wirusa między sobą.
Pośredni kontakt z zakażonymi powierzchniami, zwany transmisją pośrednią, również stanowi istotne ryzyko. Miejsca publiczne, gdzie wiele osób korzysta ze wspólnych przestrzeni, są potencjalnymi ogniskami wirusa. Chodzi tu między innymi o wspomniane już baseny i sauny, ale także o siłownie (sprzęt do ćwiczeń, podłogi), toalety publiczne, a nawet miejsca takie jak hotelowe ręczniki czy wykładziny. Wirus HPV może przetrwać na tych powierzchniach przez pewien czas. Dlatego tak ważne jest, aby unikać chodzenia boso w miejscach publicznych, używać własnych ręczników i dbać o higienę rąk po kontakcie z potencjalnie zakażonymi przedmiotami. Samozakażenie, czyli przenoszenie wirusa z jednej części ciała na inną, również jest możliwe, na przykład poprzez drapanie kurzajki, a następnie dotykanie innej części skóry.
- Bezpośredni kontakt skóra do skóry z osobą zarażoną wirusem HPV.
- Używanie wspólnych ręczników, obuwia lub odzieży z osobą zakażoną.
- Kontakt z zakażonymi powierzchniami w miejscach publicznych, takich jak baseny, sauny, siłownie czy toalety.
- Drobne skaleczenia, otarcia lub zadrapania na skórze, które ułatwiają wirusowi wniknięcie.
- Samozakażenie, czyli przeniesienie wirusa z istniejącej kurzajki na inne części ciała.
- Chodzenie boso w miejscach o podwyższonym ryzyku, takich jak przebieralnie czy prysznice.
Jak wzmocnić odporność organizmu i zapobiegać nawrotom kurzajek
Jednym z najskuteczniejszych sposobów zapobiegania kurzajkom i zmniejszania ryzyka ich nawrotów jest dbanie o silny i sprawnie działający układ odpornościowy. Odpowiednia dieta bogata w witaminy i minerały, zwłaszcza witaminę C, cynk i selen, odgrywa kluczową rolę we wspieraniu funkcji immunologicznych. Regularna aktywność fizyczna, umiarkowany wysiłek fizyczny, pomaga wzmocnić organizm i poprawić jego zdolność do walki z infekcjami. Ważne jest również unikanie chronicznego stresu, ponieważ stres osłabia układ odpornościowy. Techniki relaksacyjne, takie jak medytacja, joga czy spędzanie czasu na świeżym powietrzu, mogą być pomocne w redukcji poziomu stresu.
Oprócz ogólnego wzmacniania odporności, istnieją również konkretne działania, które możemy podjąć, aby zminimalizować ryzyko zakażenia wirusem HPV. Należy unikać kontaktu z osobami, u których widoczne są aktywne kurzajki, a jeśli już dojdzie do kontaktu, należy dokładnie umyć ręce. W miejscach publicznych, takich jak baseny czy siłownie, zawsze należy nosić klapki lub inne obuwie ochronne. Należy również dbać o higienę osobistą, regularnie myjąc ręce, zwłaszcza po powrocie do domu lub kontakcie z powierzchniami publicznymi. W przypadku posiadania kurzajki, ważne jest, aby jej nie drapać, nie skubać ani nie próbować usuwać samodzielnie w sposób mechaniczny, ponieważ może to prowadzić do jej rozprzestrzeniania się na inne części ciała lub zarażenia innych osób. W przypadku wątpliwości, czy dana zmiana to kurzajka, zawsze warto skonsultować się z lekarzem lub dermatologiem.
Kiedy warto zgłosić się do lekarza w przypadku podejrzenia kurzajki
Choć wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja z lekarzem, najlepiej dermatologiem, jest absolutnie wskazana. Przede wszystkim, jeśli mamy wątpliwości co do charakteru zmiany skórnej – nie jesteśmy pewni, czy jest to rzeczywiście kurzajka, czy może inne, potencjalnie groźniejsze schorzenie, takie jak znamię barwnikowe, brodawka łojotokowa, czy nawet nowotwór skóry. Lekarz będzie w stanie postawić trafną diagnozę i zalecić odpowiednie postępowanie. Szczególną ostrożność powinny zachować osoby z cukrzycą lub innymi chorobami, które mogą wpływać na gojenie się ran oraz osoby z osłabionym układem odpornościowym, ponieważ u nich infekcje mogą przebiegać inaczej i wymagać specjalistycznego podejścia.
Należy również zgłosić się do lekarza, jeśli kurzajka jest szczególnie uciążliwa. Może to oznaczać, że jest ona zlokalizowana w miejscu narażonym na stały ucisk lub tarcie, co powoduje ból i dyskomfort, jak w przypadku kurzajek podeszwowych. Zmiany, które szybko rosną, zmieniają kolor, krwawią lub stają się bardzo bolesne, również wymagają pilnej konsultacji medycznej. Kolejnym sygnałem alarmowym jest pojawienie się wielu nowych kurzajek w krótkim czasie, co może sugerować znaczące osłabienie odporności lub szczególnie agresywną formę infekcji HPV. Wreszcie, jeśli domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach stosowania, lub jeśli kurzajka nawraca pomimo prób jej usunięcia, warto zasięgnąć profesjonalnej porady medycznej. Lekarz dysponuje szerszym wachlarzem metod leczenia, od silniejszych preparatów po zabiegi kriodestrukcji, elektrokoagulacji czy laseroterapii, które mogą być bardziej skuteczne w trudnych przypadkach.
Podstawowe metody leczenia kurzajek dostępne w aptece
W aptekach dostępny jest szeroki wybór preparatów przeznaczonych do samodzielnego leczenia kurzajek, które w większości przypadków okazują się skuteczne, zwłaszcza przy wczesnym zastosowaniu. Najpopularniejsze są preparaty na bazie kwasów, takich jak kwas salicylowy czy kwas mlekowy. Działają one keratolitycznie, czyli rozpuszczają zrogowaciały naskórek, stopniowo usuwając warstwy brodawki. Zazwyczaj stosuje się je miejscowo, aplikując na kurzajkę przez kilka dni lub tygodni, zgodnie z instrukcją producenta. Ważne jest, aby chronić otaczającą zdrową skórę, na przykład poprzez nałożenie wazeliny wokół zmiany, ponieważ kwasy mogą ją podrażniać. Preparaty te często występują w formie płynów, żeli lub plastrów.
Inną grupą preparatów są te oparte na działaniu zamrażającym, które naśladują krioterapię wykonywaną przez lekarzy. Zawierają one substancje, które po aplikacji powodują obniżenie temperatury tkanki kurzajki, prowadząc do jej zniszczenia. Proces ten może być nieco bolesny i wymaga kilku aplikacji, aby całkowicie usunąć brodawkę. Skuteczność tych preparatów jest wysoka, ale należy pamiętać o precyzyjnym stosowaniu zgodnie z instrukcją, aby uniknąć uszkodzenia zdrowej skóry. Warto zaznaczyć, że leczenie kurzajek często wymaga cierpliwości i systematyczności. Niezależnie od wybranej metody, kluczowe jest dokładne przestrzeganie zaleceń producenta i konsekwentne stosowanie preparatu przez zalecany czas. W przypadku braku poprawy lub nasilenia objawów, należy przerwać leczenie i skonsultować się z lekarzem.
Profesjonalne metody usuwania kurzajek w gabinecie lekarskim
Gdy domowe sposoby leczenia okazują się nieskuteczne lub gdy kurzajka jest szczególnie uporczywa, bolesna lub rozległa, lekarz dermatolog dysponuje szeregiem profesjonalnych metod, które mogą skutecznie ją usunąć. Jedną z najczęściej stosowanych jest kriochirurgia, czyli zamrażanie kurzajki ciekłym azotem. Temperatura jest na tyle niska, że powoduje zniszczenie komórek wirusowych i martwicę tkanki brodawki. Zabieg jest zazwyczaj krótki, choć może powodować chwilowy dyskomfort lub pieczenie. Po zabiegu tworzy się pęcherz, a następnie strupek, który odpada po około tygodniu do dwóch, odsłaniając nową, zdrową skórę.
Inną skuteczną metodą jest elektrokoagulacja, która polega na wypalaniu kurzajki za pomocą prądu elektrycznego. Zabieg ten jest zazwyczaj wykonywany w znieczuleniu miejscowym i pozwala na precyzyjne usunięcie zmiany. Po elektrokoagulacji również tworzy się strupek, który goi się przez kilka dni. Laseroterapia to kolejna nowoczesna metoda, która wykorzystuje wiązkę lasera do odparowania tkanki kurzajki. Jest to metoda precyzyjna, która minimalizuje ryzyko blizn i pozwala na szybkie gojenie. W niektórych przypadkach lekarz może zdecydować o chirurgicznym wycięciu kurzajki, zwłaszcza gdy jest ona duża lub gdy inne metody zawiodły. Decyzja o wyborze konkretnej metody leczenia zawsze należy do lekarza, który bierze pod uwagę wielkość, lokalizację i charakterystykę danej kurzajki, a także stan zdrowia pacjenta.
Kiedy kurzajki mogą być niebezpieczne i wymagać szczególnej uwagi
Chociaż zdecydowana większość kurzajek jest łagodna i nie stanowi zagrożenia dla zdrowia, istnieją pewne sytuacje, w których mogą one sygnalizować poważniejsze problemy lub wymagać szczególnej uwagi medycznej. Przede wszystkim, należy zwrócić uwagę na kurzajki, które pojawiają się w nietypowych miejscach, takich jak okolice narządów płciowych czy odbytu. Niektóre typy wirusa HPV, które przenoszą się drogą płciową, mogą powodować tak zwane kłykciny kończyste, które wymagają innego podejścia diagnostycznego i terapeutycznego niż typowe brodawki skórne. Co więcej, niektóre typy HPV są związane ze zwiększonym ryzykiem rozwoju nowotworów, dlatego ważne jest, aby nie lekceważyć zmian w tych okolicach.
Szczególną ostrożność należy zachować w przypadku osób z osłabionym układem odpornościowym, na przykład po przeszczepach narządów, pacjentów zakażonych wirusem HIV lub osoby stosujące leki immunosupresyjne. U tych osób infekcje HPV mogą przyjmować bardziej agresywną postać, prowadząc do powstawania licznych, rozległych i trudnych do leczenia brodawek. Ponadto, zmiany, które szybko rosną, zmieniają kształt, kolor, krwawią, swędzą lub są bardzo bolesne, powinny być jak najszybciej zbadane przez lekarza. Mogą one być oznaką nie tylko nietypowej reakcji na wirusa, ale również innych schorzeń, w tym zmian przednowotworowych lub nowotworowych. Dlatego nigdy nie należy bagatelizować niepokojących zmian skórnych i zawsze warto skonsultować się ze specjalistą.
Zapobieganie przenoszeniu kurzajek na inne osoby w otoczeniu
Zapobieganie rozprzestrzenianiu się kurzajek jest kluczowe, aby chronić siebie i osoby z naszego otoczenia przed zakażeniem wirusem HPV. Podstawą jest utrzymanie dobrej higieny osobistej. Regularne mycie rąk, zwłaszcza po kontakcie z powierzchniami publicznymi lub po dotknięciu potencjalnie zakażonych przedmiotów, znacząco redukuje ryzyko przeniesienia wirusa. W miejscach takich jak baseny, siłownie czy wspólne prysznice, zawsze należy nosić klapki lub inne obuwie ochronne. Unikanie chodzenia boso w tych miejscach minimalizuje kontakt skóry z potencjalnie zakażonymi powierzchniami.
Jeśli sami jesteśmy posiadaczami kurzajki, należy unikać jej drapania, skubania czy próby samodzielnego usuwania. Takie działania mogą prowadzić do rozprzestrzeniania się wirusa na inne części ciała (samozakażenie) lub przeniesienia go na inne osoby. W przypadku dzieci, należy tłumaczyć im, dlaczego nie należy dotykać brodawek i dlaczego ważne jest utrzymanie ich w czystości. Jeśli kurzajka znajduje się na dłoniach, warto rozważyć jej leczenie, aby zminimalizować ryzyko przeniesienia wirusa podczas codziennych czynności. W przypadku posiadania dzieci, należy również upewnić się, że nie dzielą się one ręcznikami, ubraniami czy innymi przedmiotami osobistymi z innymi dziećmi, które mogą mieć kurzajki. Wdrożenie tych prostych zasad może znacząco przyczynić się do ograniczenia rozprzestrzeniania się tej powszechnej infekcji.