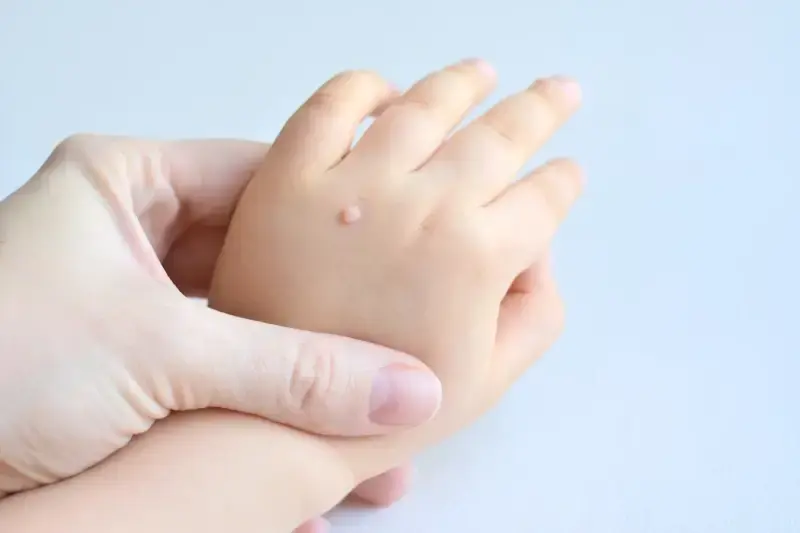
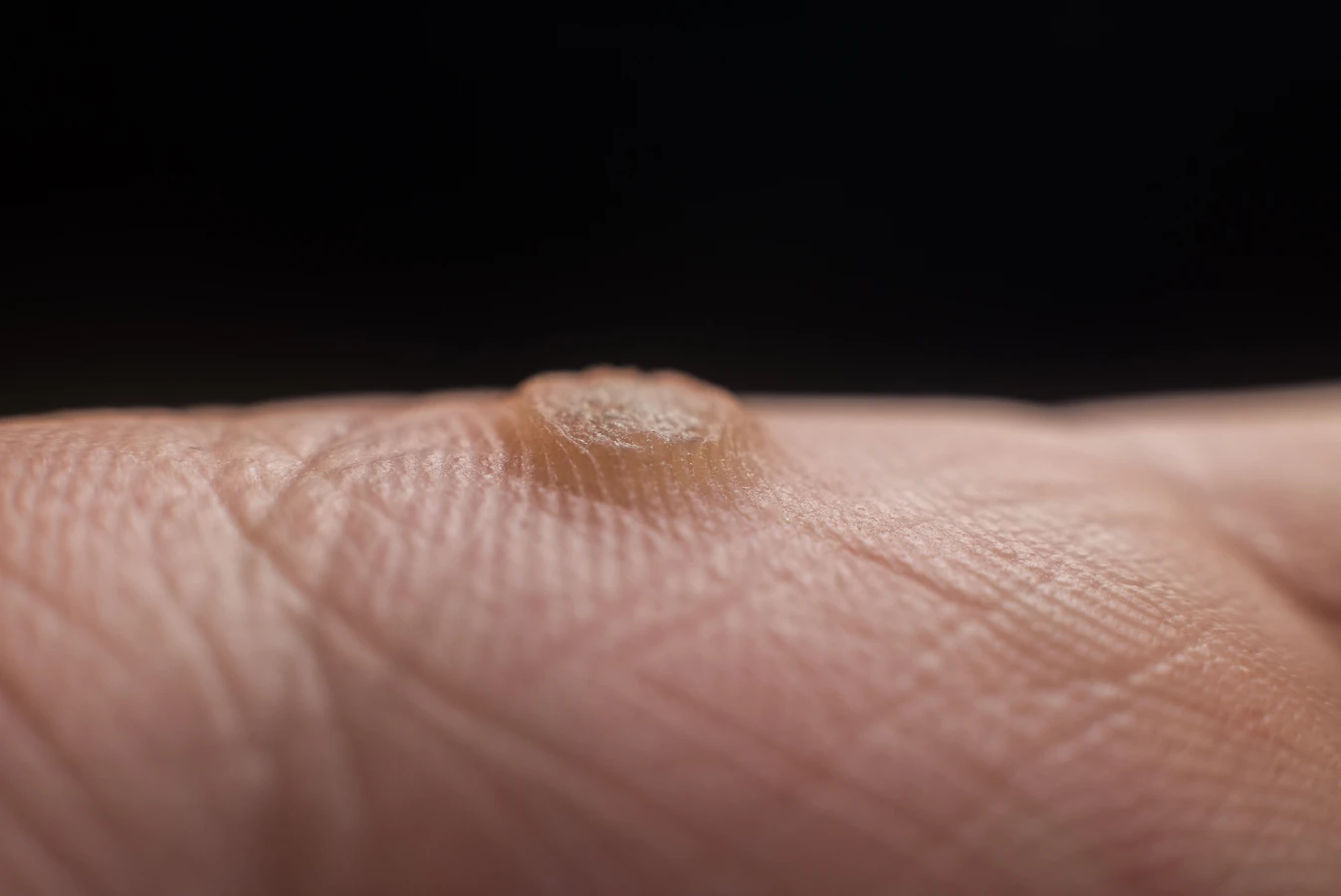
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała, od dłoni i stóp, po twarz i okolice intymne. Choć ich obecność może być dla wielu osób uciążliwa i krępująca, kluczowe dla zrozumienia problemu jest poznanie jego genezy. Głównym sprawcą powstawania kurzajek jest wirus brodawczaka ludzkiego, określany skrótem HPV (ang. Human Papillomavirus).
Ten wirus występuje w ponad stu odmianach, a jego specyfika polega na tym, że atakuje komórki naskórka, prowadząc do ich niekontrolowanego rozrostu. Zarażenie HPV nie zawsze musi objawiać się natychmiast. Okres inkubacji wirusa może trwać od kilku tygodni do nawet kilku miesięcy, a w niektórych przypadkach nawet dłużej. To oznacza, że osoba zakażona może nie być świadoma swojej infekcji przez długi czas, a jednocześnie stanowić źródło zakażenia dla innych.
Wirus HPV jest niezwykle powszechny i wiele osób w ciągu swojego życia miało z nim styczność. Jednak nie każde zakażenie skutkuje pojawieniem się kurzajek. Nasz układ odpornościowy odgrywa kluczową rolę w walce z wirusem. U osób z silnym i sprawnie działającym systemem immunologicznym, wirus może zostać pokonany zanim zdąży wywołać widoczne zmiany skórne. Czynniki osłabiające odporność, takie jak stres, choroby przewlekłe, niedobory żywieniowe czy przyjmowanie niektórych leków, mogą zwiększać podatność na rozwój kurzajek.
Warto podkreślić, że kurzajki nie są zmianami złośliwymi. Są to łagodne rozrosty naskórka wywołane przez specyficzne typy wirusa HPV. Różnorodność szczepów HPV sprawia, że kurzajki mogą przybierać różne formy i lokalizacje. Niektóre typy wirusa są odpowiedzialne za brodawki zwykłe, inne za brodawki płaskie, jeszcze inne za te zlokalizowane na stopach (brodawki podeszwowe) czy w okolicach narządów płciowych (kłykciny kończyste). Zrozumienie, od czego powstają kurzajki, pozwala na lepsze ukierunkowanie działań profilaktycznych i leczniczych.
Jak można zarazić się wirusem powodującym kurzajki?
Drogi zakażenia wirusem HPV, który jest bezpośrednią przyczyną powstawania kurzajek, są różnorodne. Najczęściej do transmisji dochodzi poprzez bezpośredni kontakt skóra do skóry z osobą zakażoną lub z powierzchnią, na której znajdują się wiriony wirusa. Wirus HPV jest odporny i potrafi przetrwać pewien czas na różnych przedmiotach, co sprzyja jego rozprzestrzenianiu się.
Miejsca publiczne, gdzie występuje duża wilgotność i ciepło, takie jak baseny, sauny, szatnie czy siłownie, stanowią idealne środowisko dla wirusa. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko infekcji, zwłaszcza jeśli na skórze znajdują się drobne ranki, skaleczenia czy otarcia, które ułatwiają wirusowi wniknięcie do organizmu. Dotykanie poręczy, klamek czy innych wspólnych powierzchni również może być źródłem zakażenia, jeśli wcześniej dotykała ich osoba zarażona.
U dzieci, które często bawią się na zewnątrz i mają kontakt z różnymi powierzchniami, ryzyko zarażenia jest większe. Dzielenie się ręcznikami, ubraniami czy przyborami higieny osobistej również może prowadzić do przeniesienia wirusa. Ważne jest, aby uczyć dzieci zasad higieny i unikać kontaktu z widocznymi zmianami skórnymi u innych osób.
Innym istotnym sposobem transmisji, szczególnie w przypadku brodawek zlokalizowanych w okolicach intymnych, jest kontakt seksualny. Niektóre typy wirusa HPV przenoszone drogą płciową mogą prowadzić do rozwoju kłykcin kończystych, które są specyficznym rodzajem kurzajek. Należy pamiętać, że prezerwatywy, choć zmniejszają ryzyko, nie eliminują go całkowicie, ponieważ wirus może znajdować się na skórze niepokrytej prezerwatywą.
Warto również wspomnieć o możliwości samoinokulacji, czyli przeniesienia wirusa z jednej części ciała na inną. Jeśli osoba ma kurzajkę na dłoni i przez przypadek dotknie nią innej części ciała, na przykład twarzy, może tam dojść do rozwoju kolejnej zmiany. To dlatego często obserwujemy rozprzestrzenianie się kurzajek na tej samej kończynie.
Różne rodzaje kurzajek i ich powiązanie z wirusem HPV
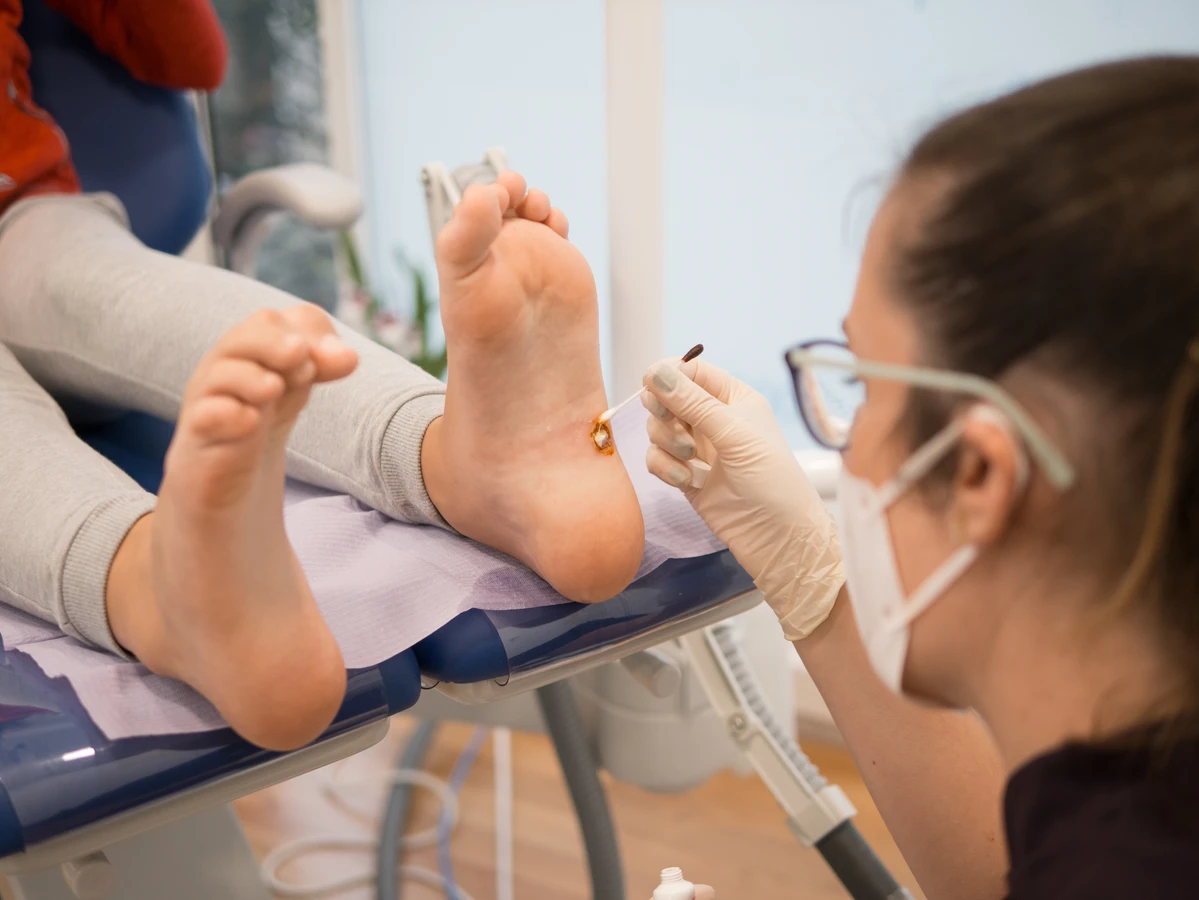
Najczęściej spotykane są tak zwane brodawki zwykłe, czyli te szorstkie, uniesione zmiany, które najczęściej pojawiają się na palcach, dłoniach i łokciach. Są one zazwyczaj wywoływane przez typy HPV 1, 2 i 4. Ich charakterystyczna, grudkowata powierzchnia jest efektem szybkiego namnażania się komórek naskórka pod wpływem infekcji.
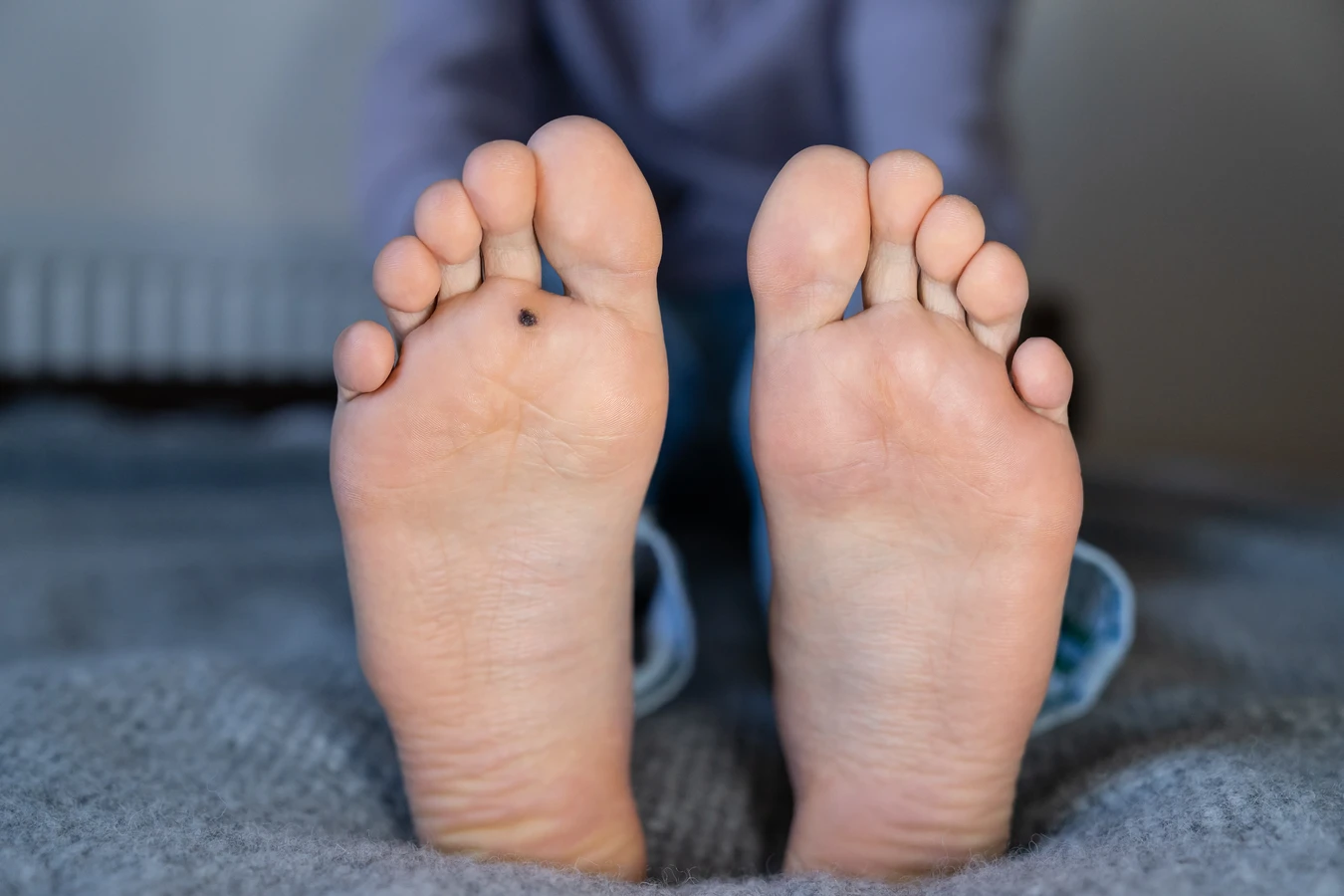
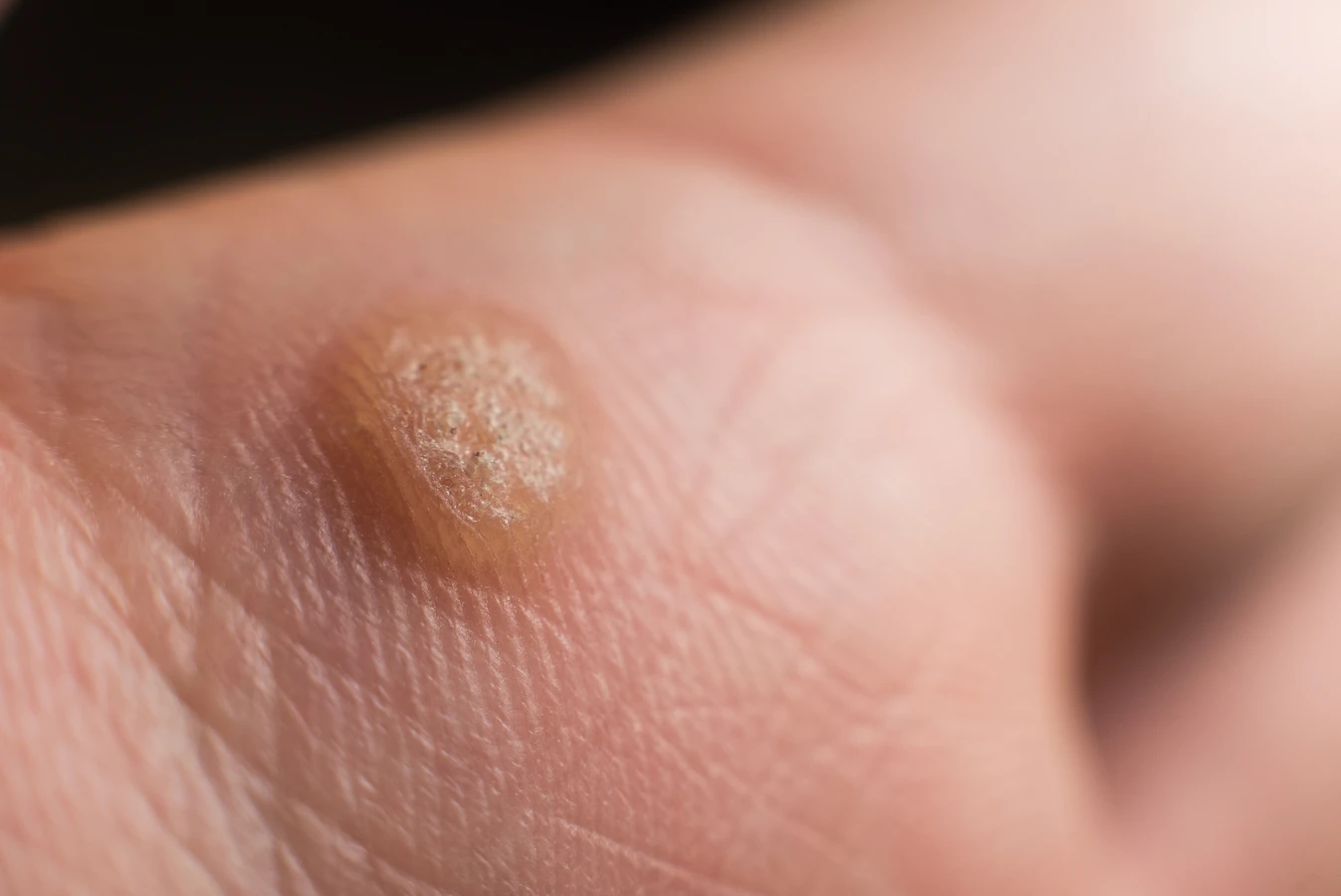
Brodawki podeszwowe, często określane jako kurzajki na stopach, to kolejny powszechny problem. Lokalizują się na podeszwach stóp i ze względu na nacisk ciężaru ciała mogą być bolesne i wrastać do wewnątrz. Często mają na powierzchni drobne, czarne punkciki, które są zatrzymanymi naczyniami krwionośnymi. Za ich powstanie odpowiadają głównie typy HPV 1 i 2.
Brodawki płaskie, choć rzadziej spotykane niż te zwykłe, również należą do grupy kurzajek. Charakteryzują się gładką powierzchnią i są lekko uniesione ponad skórę. Najczęściej pojawiają się na twarzy, dłoniach i przedramionach. W odróżnieniu od brodawek zwykłych, mogą występować w większych skupiskach. Za ich rozwój odpowiadają głównie typy HPV 3 i 10.
Szczególną grupę stanowią kłykciny kończyste, które są przenoszone drogą płciową. Są to brodawki zlokalizowane w okolicy narządów płciowych i odbytu. Wywołane są przez typy HPV 6 i 11, które należą do grupy wirusów niskiego ryzyka onkogennego, ale mogą powodować znaczący dyskomfort i nawroty. Ważne jest, aby pamiętać, że inne typy HPV, na przykład 16 i 18, są związane z wysokim ryzykiem rozwoju raka szyjki macicy i innych nowotworów narządów płciowych.
Istnieją również inne, rzadsze rodzaje brodawek, takie jak brodawki nitkowate, które pojawiają się głównie na szyi i twarzy, czy brodawki mozaikowe, będące skupiskiem wielu małych zmian. Wszystkie one mają jednak wspólnego mianownika – są dziełem wirusa brodawczaka ludzkiego, który w różny sposób wpływa na wzrost i budowę komórek naskórka.
Czynniki sprzyjające powstawaniu kurzajek u osób z osłabioną odpornością
Choć wirus HPV jest podstawową przyczyną powstawania kurzajek, nie każda osoba zakażona rozwija te nieestetyczne zmiany skórne. Kluczową rolę w procesie powstawania brodawek odgrywa stan układu immunologicznego. Osoby z obniżoną odpornością są znacznie bardziej podatne na infekcję wirusem HPV i rozwój dokuczliwych zmian skórnych. Zrozumienie, od czego powstają kurzajki w kontekście odporności, jest kluczowe dla profilaktyki i leczenia.
Istnieje wiele czynników, które mogą prowadzić do osłabienia naturalnych mechanizmów obronnych organizmu. Jednym z najczęstszych jest przewlekły stres. Długotrwałe napięcie psychiczne wpływa negatywnie na funkcjonowanie układu odpornościowego, czyniąc go mniej skutecznym w walce z patogenami, w tym z wirusem HPV. Osoby żyjące w ciągłym stresie mogą zauważyć zwiększoną skłonność do infekcji wirusowych, w tym do pojawiania się kurzajek.
Choroby przewlekłe, takie jak cukrzyca, choroby autoimmunologiczne czy HIV/AIDS, znacząco obniżają zdolność organizmu do obrony. W przypadku tych schorzeń, układ odpornościowy jest już osłabiony przez samą chorobę, co ułatwia wirusowi HPV zadomowienie się w organizmie i wywołanie zmian skórnych. Osoby zmagające się z chorobami przewlekłymi powinny zwracać szczególną uwagę na higienę i profilaktykę.
Przyjmowanie niektórych leków, zwłaszcza tych immunosupresyjnych stosowanych po przeszczepach narządów lub w leczeniu chorób autoimmunologicznych, celowo osłabia układ odpornościowy, aby zapobiec odrzuceniu narządu lub atakowaniu własnych tkanek przez organizm. W takich sytuacjach ryzyko rozwoju kurzajek jest znacznie podwyższone. Podobnie jest w przypadku długotrwałego stosowania kortykosteroidów.
Niedobory żywieniowe, szczególnie brak witamin i minerałów kluczowych dla prawidłowego funkcjonowania układu odpornościowego, takich jak witamina C, cynk czy selen, mogą również przyczyniać się do osłabienia odporności. Zbilansowana dieta bogata w niezbędne składniki odżywcze jest fundamentem silnego systemu immunologicznego.
Dodatkowo, wiek odgrywa pewną rolę. U dzieci układ odpornościowy wciąż się rozwija, co czyni je bardziej podatnymi na infekcje. Z kolei u osób starszych, naturalny spadek sprawności układu odpornościowego może zwiększać ryzyko pojawienia się kurzajek.
Profilaktyka i higiena jako klucz do uniknięcia infekcji wirusem HPV
Zrozumienie, od czego powstają kurzajki, otwiera drogę do skutecznej profilaktyki. Choć całkowite uniknięcie kontaktu z wirusem HPV może być trudne ze względu na jego powszechność, stosowanie odpowiednich zasad higieny i środków ostrożności może znacząco zmniejszyć ryzyko zakażenia i rozwoju brodawek. Kluczowe jest świadome podejście do własnego zdrowia i unikanie sytuacji sprzyjających transmisji wirusa.
Regularne mycie rąk, zwłaszcza po powrocie do domu, przed jedzeniem i po skorzystaniu z toalety, jest podstawową zasadą higieny, która chroni nie tylko przed HPV, ale także przed wieloma innymi infekcjami. Używanie mydła i wody jest najskuteczniejszym sposobem na usunięcie wirusów z powierzchni skóry.
W miejscach publicznych, gdzie istnieje zwiększone ryzyko kontaktu z wirusem, takich jak baseny, sauny, siłownie czy ogólnodostępne prysznice, należy pamiętać o noszeniu obuwia ochronnego. Klapki czy specjalne sandały zapobiegają bezpośredniemu kontaktowi stóp z potencjalnie zakażonymi powierzchniami. Jest to szczególnie ważne dla osób z tendencją do nadmiernego pocenia się stóp, co tworzy wilgotne środowisko sprzyjające wirusom.
Unikanie dzielenia się przedmiotami osobistego użytku, takimi jak ręczniki, skarpetki, ubrania czy przybory toaletowe, jest kolejnym ważnym elementem profilaktyki. Wirus HPV może przetrwać na tych przedmiotach i zostać przeniesiony na inną osobę. Warto również pamiętać o dezynfekcji powierzchni, z którymi mamy częsty kontakt w domu i w pracy.
Jeśli w rodzinie lub w najbliższym otoczeniu pojawiła się osoba z kurzajkami, należy zachować szczególną ostrożność i unikać bezpośredniego kontaktu z jej zmianami skórnymi. W przypadku dzieci, należy zwrócić im uwagę na to, aby nie dotykały swoich kurzajek, a następnie nie dotykały innych części ciała czy przedmiotów.
Dbanie o ogólną kondycję organizmu, poprzez zbilansowaną dietę, odpowiednią ilość snu i aktywność fizyczną, wzmacnia układ odpornościowy, który jest najlepszą barierą ochronną przed wieloma infekcjami, w tym przed wirusem HPV. Silny organizm jest w stanie skuteczniej zwalczać wirusa, zanim ten zdąży wywołać objawy w postaci kurzajek.
Kiedy należy skonsultować się z lekarzem w sprawie kurzajek?
Choć wiele kurzajek można próbować leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których niezbędna jest konsultacja lekarska. Zrozumienie, od czego powstają kurzajki, jest pierwszym krokiem, ale wiedza, kiedy zasięgnąć profesjonalnej pomocy, jest równie ważna dla skutecznego leczenia i uniknięcia powikłań.
Jeśli kurzajki pojawiają się w dużej liczbie, szybko się rozprzestrzeniają lub nawracają pomimo stosowanego leczenia, warto udać się do lekarza. Może to świadczyć o osłabieniu układu odpornościowego lub o obecności specyficznych typów wirusa HPV, które wymagają bardziej zaawansowanego podejścia terapeutycznego. Lekarz będzie mógł zdiagnozować przyczynę i dobrać odpowiednią metodę leczenia.
Szczególną ostrożność należy zachować w przypadku kurzajek zlokalizowanych w okolicach intymnych. Kłykciny kończyste mogą być mylone z innymi zmianami skórnymi, a ich nieleczone mogą prowadzić do poważnych konsekwencji zdrowotnych, w tym do rozwoju nowotworów. W przypadku pojawienia się jakichkolwiek podejrzanych zmian w tych okolicach, wizyta u lekarza (dermatologa, wenerologa lub ginekologa) jest absolutnie konieczna.
Należy również skonsultować się z lekarzem, jeśli kurzajka jest bolesna, krwawi, zmienia kolor, kształt lub wielkość, albo jeśli pojawia się w miejscach, które trudno samodzielnie leczyć, na przykład na twarzy lub pod paznokciami. Takie zmiany mogą wymagać interwencji medycznej, takiej jak krioterapię, elektrokoagulację czy laserowe usuwanie zmian.
Osoby z obniżoną odpornością, na przykład po przeszczepach narządów, chorujące na HIV/AIDS lub przyjmujące leki immunosupresyjne, powinny zawsze konsultować pojawienie się kurzajek z lekarzem. Ich organizm może mieć trudności z samodzielnym zwalczeniem infekcji, a brak odpowiedniego leczenia może prowadzić do rozprzestrzenienia się zmian.
W przypadku dzieci, decyzja o wizycie u lekarza powinna być podjęta, gdy kurzajki są liczne, nawracające, powodują dyskomfort lub gdy rodzice nie są pewni, czy zmiana skórna to rzeczywiście kurzajka. Lekarz pediatra lub dermatolog dziecięcy pomoże w postawieniu właściwej diagnozy i zaproponuje najbezpieczniejsze metody leczenia dla najmłodszych.