Kurzajki, znane również jako brodawki zwyczajne, to powszechne zmiany skórne wywoływane przez wirusy z grupy ludzkiego wirusa brodawczaka, czyli HPV (Human Papillomavirus). Te nieestetyczne narośla mogą pojawić się na różnych częściach ciała, najczęściej jednak lokalizują się na dłoniach, palcach, stopach, a czasem także na twarzy czy kolanach. Zrozumienie, od czego są kurzajki, jest kluczowe dla skutecznego zapobiegania i leczenia.
Wirus HPV, odpowiedzialny za powstawanie kurzajek, jest niezwykle rozpowszechniony i istnieje ponad sto jego typów. Nie wszystkie typy wirusa HPV prowadzą do powstania brodawek skórnych, a te, które to robią, zazwyczaj nie są groźne dla zdrowia. Jednakże, ze względu na swój charakterystyczny wygląd i potencjalną skłonność do rozprzestrzeniania się, kurzajki mogą być źródłem dyskomfortu, bólu, a także obniżonej samooceny.
Do zakażenia dochodzi zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z przedmiotami, na których znajdują się wirusy, takimi jak ręczniki, obuwie czy powierzchnie w miejscach publicznych, np. na basenie czy pod prysznicem. Wirus preferuje wilgotne i ciepłe środowisko, co sprzyja jego namnażaniu. Uszkodzona skóra, nawet niewielkie skaleczenia czy otarcia, stanowi bramę dla wirusa do wniknięcia do organizmu. Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznych zmian, może być różny, od kilku tygodni do nawet kilku miesięcy.
Ważne jest, aby pamiętać, że kurzajki są zakaźne. Oznacza to, że mogą się rozprzestrzeniać z jednej części ciała na inną, a także przenosić na inne osoby. Drapanie, gryzienie czy wycinanie kurzajek nie tylko nie rozwiązuje problemu, ale może prowadzić do rozsiewu wirusa i powstawania nowych zmian. Wiedza o tym, od czego są kurzajki, pozwala na podejmowanie odpowiednich kroków profilaktycznych, takich jak dbanie o higienę rąk, unikanie wspólnego korzystania z przedmiotów osobistego użytku oraz stosowanie obuwia ochronnego w miejscach publicznych o podwyższonym ryzyku zakażenia.
System odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. U osób z silnym układem immunologicznym infekcja może przebiegać bezobjawowo lub kurzajki mogą samoistnie zaniknąć w ciągu kilku miesięcy lub lat. Jednakże u osób z osłabioną odpornością, np. w wyniku chorób przewlekłych, przyjmowania leków immunosupresyjnych lub u dzieci, kurzajki mogą być bardziej uporczywe i trudniejsze do leczenia. Zrozumienie tej zależności jest istotne w kontekście diagnozy i wyboru odpowiedniej strategii terapeutycznej.
Jak wirus HPV powoduje powstawanie kurzajek na skórze
Mechanizm powstawania kurzajek jest ściśle związany z działaniem ludzkiego wirusa brodawczaka (HPV). Po wniknięciu do naskórka, wirus infekuje komórki warstwy podstawnej skóry. Wirus HPV charakteryzuje się tropizmem do nabłonków płaskich, co oznacza, że preferuje właśnie tkanki pokrywające skórę i błony śluzowe. Po zakażeniu komórek, wirus wykorzystuje ich mechanizmy do własnej replikacji, czyli namnażania się.
Następnie, zakażone komórki zaczynają się nieprawidłowo dzielić i różnicować. Proces ten prowadzi do miejscowego zgrubienia i nadmiernego rogowacenia naskórka, co jest widoczne na powierzchni skóry jako charakterystyczna brodawka. Zewnętrzna warstwa kurzajki staje się twarda i szorstka, często z widocznymi czarnymi punktami, które są zatkanymi naczyniami krwionośnymi. Te drobne zmiany naczyniowe są specyficzne dla kurzajek i pomagają odróżnić je od innych zmian skórnych.
Ważne jest, aby zrozumieć, że wirus HPV jest patogenem oportunistycznym. Oznacza to, że jego rozwój i aktywność często zależą od stanu układu odpornościowego gospodarza. Czynniki takie jak stres, niedobory żywieniowe, choroby przewlekłe, a także przyjmowanie niektórych leków mogą osłabić zdolność organizmu do zwalczania infekcji wirusowej, co ułatwia wirusowi HPV wywołanie i podtrzymanie zmian skórnych w postaci kurzajek.
Czas od zakażenia do pojawienia się widocznych brodawek jest zmienny i może trwać od kilku tygodni do nawet kilku miesięcy. Ten okres inkubacji zależy od wielu czynników, w tym od typu wirusa HPV, liczby wirusów, które wniknęły do organizmu, a także od indywidualnej odpowiedzi immunologicznej danej osoby. W tym czasie wirus może być już obecny w komórkach skóry, ale zmiany nie są jeszcze widoczne gołym okiem.
Kurzajki mogą przyjmować różne formy i lokalizacje, zależnie od typu wirusa HPV i miejsca zakażenia. Na dłoniach i palcach najczęściej pojawiają się brodawki zwyczajne, charakteryzujące się szorstką, kalafiorowatą powierzchnią. Na stopach mogą wystąpić brodawki podeszwowe, które często są bolesne, ponieważ nacisk podczas chodzenia wciska je do wnętrza tkanki. Mogą również występować brodawki mozaikowe, które są skupiskami wielu drobnych brodawek. Zrozumienie, od czego są kurzajki i jak wirus HPV wpływa na skórę, jest pierwszym krokiem do skutecznego radzenia sobie z tym problemem.
Czynniki sprzyjające powstawaniu kurzajek i drogi zakażenia
Powstawaniu kurzajek sprzyja wiele czynników, z których kluczowym jest kontakt z wirusem HPV. Sam wirus nie jest jednak jedynym winowajcą; jego rozwój i manifestacja w postaci brodawek są często uwarunkowane przez stan naszego organizmu i środowisko, w którym się znajdujemy. Wirus HPV jest niezwykle powszechny w populacji, a jego obecność na skórze nie zawsze prowadzi do powstania zmian, jeśli układ odpornościowy jest w dobrej kondycji.
Jednym z najważniejszych czynników zwiększających ryzyko zakażenia i rozwoju kurzajek jest osłabienie bariery ochronnej skóry. Drobne skaleczenia, zadrapania, pęknięcia naskórka, a nawet nadmierna wilgotność skóry, która osłabia jej naturalną odporność, mogą ułatwić wirusowi wniknięcie do głębszych warstw. Dlatego też osoby pracujące w wilgotnym środowisku lub mające tendencję do nadmiernego pocenia się, zwłaszcza stóp, są bardziej narażone na infekcję.
Drogi zakażenia kurzajkami są różnorodne i obejmują zarówno bezpośredni kontakt, jak i pośredni. Bezpośredni kontakt skóra do skóry z osobą zakażoną jest najczęstszym sposobem przenoszenia wirusa. Wystarczy nawet chwilowe dotknięcie zmiany skórnej, aby doszło do transmisji. Pośredni kontakt polega na dotknięciu przedmiotów lub powierzchni, na których znajdują się cząsteczki wirusa. Do takich miejsc należą między innymi:
- Publiczne prysznice i baseny
- Sale gimnastyczne i szatnie
- Ręczniki, dywaniki łazienkowe
- Narzędzia do pielęgnacji paznokci używane przez wiele osób
- Uchwyty w miejscach publicznych
Dzieci, ze względu na naturalną ciekawość i częstszy kontakt fizyczny, a także często jeszcze nie w pełni rozwinięty układ odpornościowy, są szczególnie podatne na zakażenie wirusem HPV. Gryzienie paznokci, obgryzanie skórek czy drapanie się może dodatkowo ułatwiać wirusowi rozprzestrzenianie się po skórze i zakażanie nowych obszarów.
Należy również wspomnieć o roli układu immunologicznego. Osoby z osłabioną odpornością, na przykład po przeszczepach narządów, zakażone wirusem HIV, cierpiące na choroby autoimmunologiczne lub przyjmujące leki immunosupresyjne, są znacznie bardziej podatne na rozwój uporczywych i rozległych zmian wywołanych przez HPV. W takich przypadkach kurzajki mogą być trudniejsze do wyleczenia i wymagać bardziej agresywnego leczenia. Zrozumienie, od czego są kurzajki, pozwala na świadome unikanie sytuacji ryzykownych i dbanie o wzmocnienie naturalnej odporności organizmu.
Jakie są objawy kurzajek i jak je rozpoznać
Kurzajki, zwane również brodawkami zwyczajnymi, zazwyczaj łatwo rozpoznać po ich charakterystycznym wyglądzie i odczuciach, jakie mogą wywoływać. Ich obecność na skórze jest wynikiem infekcji wirusem HPV, który prowadzi do nadmiernego rozrostu naskórka. Chociaż większość kurzajek jest niegroźna, ich wygląd i lokalizacja mogą powodować dyskomfort, ból, a także wpływać na estetykę. Kluczowe jest umiejętne rozpoznanie tych zmian, aby móc podjąć odpowiednie kroki.
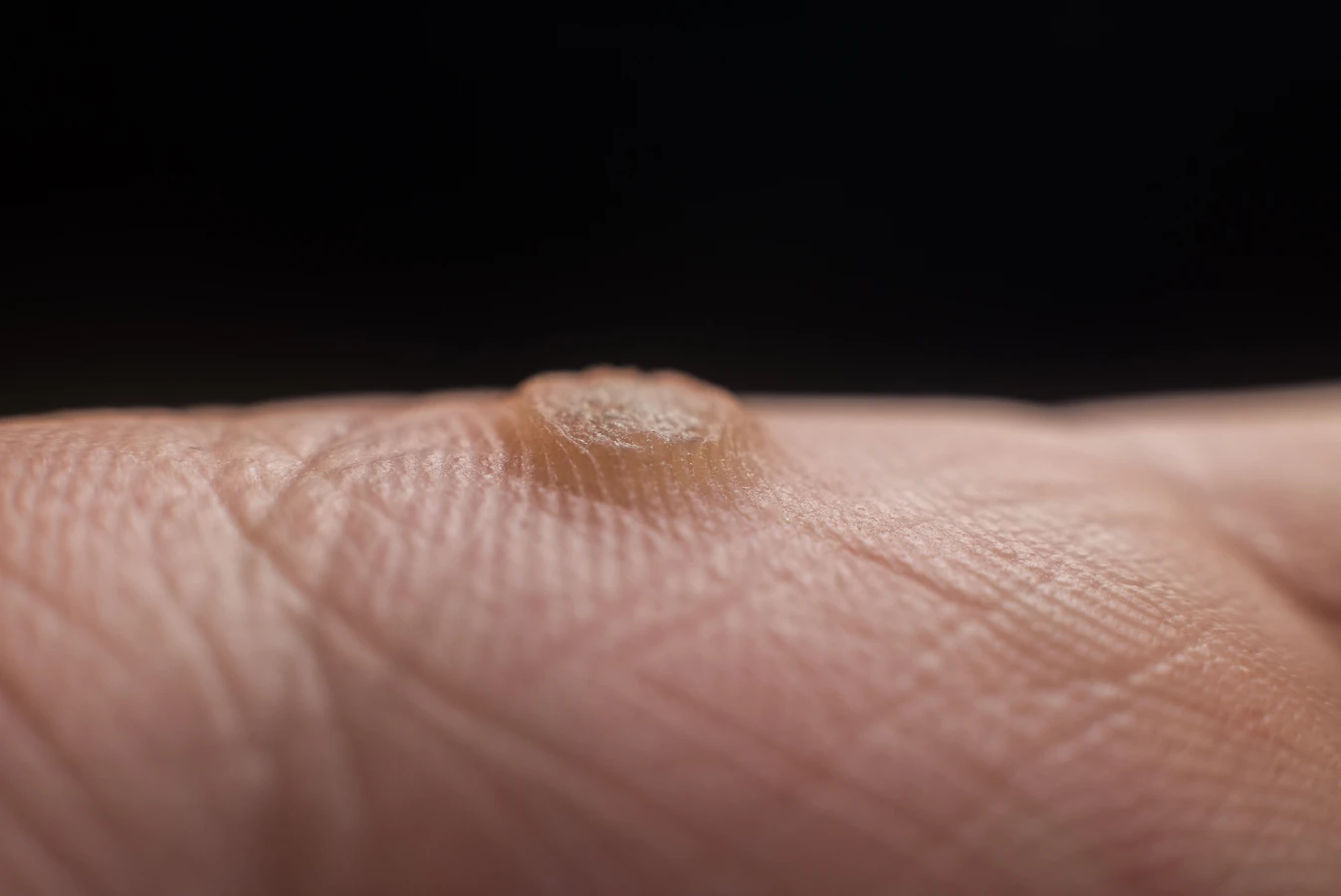
Najczęściej spotykanym typem są brodawki zwyczajne, które pojawiają się zazwyczaj na palcach, dłoniach i w okolicach paznokci. Mają one twardą, szorstką powierzchnię, często przypominającą kalafior lub nierówną grudkę. Ich kolor może być zbliżony do barwy otaczającej skóry, ale czasem przybierają lekko szarawy, brązowawy lub żółtawy odcień. Na powierzchni brodawki można czasem dostrzec drobne, czarne punkciki – są to zatkane naczynia krwionośne, które są charakterystycznym objawem kurzajki.
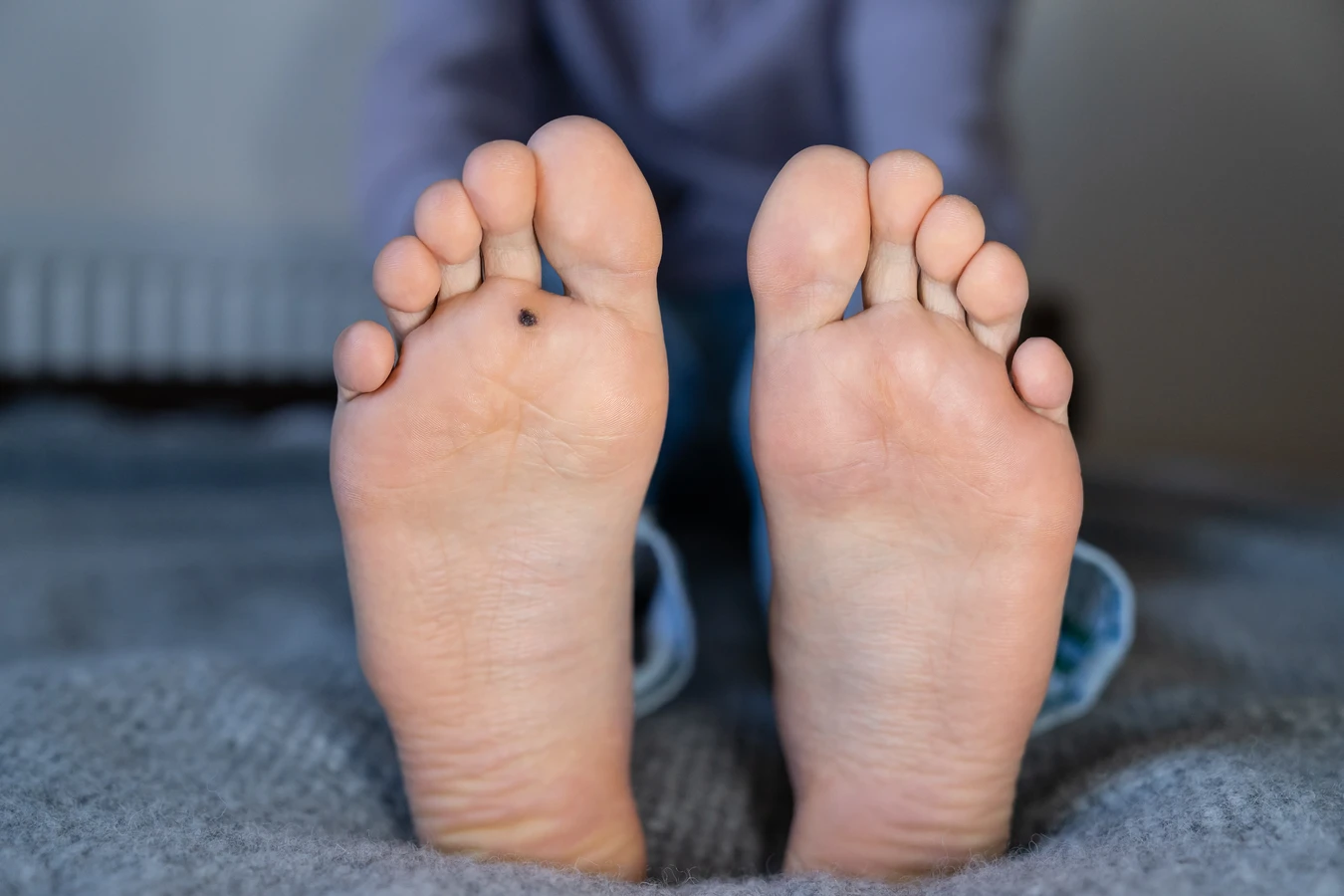
Innym typem są brodawki podeszwowe, które rozwijają się na stopach, szczególnie w miejscach narażonych na ucisk podczas chodzenia. Mogą one wyglądać inaczej niż te na rękach. Często są płaskie, zrogowaciałe i wrośnięte w głąb skóry, co sprawia, że chodzenie może być bolesne. Ich powierzchnia może być gładka, a czarne punkciki często są ukryte pod grubą warstwą zrogowaciałego naskórka. Czasami brodawki podeszwowe mogą być mylone z odciskami, jednak obecność drobnych, czarnych naczyń krwionośnych jest kluczowym wskaźnikiem wskazującym na kurzajkę.
Brodawki płaskie, rzadziej występujące, charakteryzują się gładką, lekko wyniesioną powierzchnią i mogą pojawiać się pojedynczo lub w grupach, często na twarzy, szyi i grzbietach dłoni. Mają zazwyczaj jaśniejszy kolor niż otaczająca skóra. Brodawki nitkowate są cienkimi, miękkimi naroślami, najczęściej występującymi na twarzy, wokół ust i nosa, a także na szyi. Są one mniej powszechne i łatwiejsze do odróżnienia od innych zmian.
Jeśli chodzi o odczucia, większość kurzajek nie powoduje bólu, chyba że są zlokalizowane w miejscach narażonych na ucisk lub otarcie, jak wspomniane brodawki podeszwowe. Czasami mogą być one swędzące lub powodować uczucie dyskomfortu. Kluczowe dla rozpoznania jest obserwacja morfologii zmiany. W przypadku wątpliwości, czy dana zmiana jest kurzajką, zawsze warto skonsultować się z lekarzem dermatologiem, który postawi właściwą diagnozę i zaproponuje odpowiednie leczenie. Samodzielne próby usuwania zmian o nieznanym charakterze mogą być ryzykowne.
Gdzie najczęściej pojawiają się kurzajki i ich powiązanie z lokalizacją
Kurzajki, będące wynikiem infekcji wirusem HPV, mogą pojawiać się na niemal każdej części ludzkiego ciała. Jednakże pewne lokalizacje są zdecydowanie bardziej predysponowane do rozwoju tych nieestetycznych zmian. Zrozumienie, od czego są kurzajki i gdzie najczęściej występują, pozwala na lepsze zrozumienie dróg zakażenia i skuteczniejszą profilaktykę. Najczęściej obserwuje się je na obszarach, które są bardziej narażone na kontakt z wirusem lub gdzie bariera ochronna skóry jest osłabiona.
Dłonie i palce to zdecydowanie najczęstsze miejsca pojawiania się kurzajek. Dotykamy nimi niemal wszystkiego, co sprawia, że są one w ciągłym kontakcie z różnymi powierzchniami, które mogą być zanieczyszczone wirusem HPV. Drobne skaleczenia czy otarcia na palcach, które są powszechne, stanowią idealną drogę wejścia dla wirusa. Na dłoniach i palcach najczęściej występują brodawki zwyczajne, które charakteryzują się szorstką, kalafiorowatą powierzchnią.
Stopy, zwłaszcza podeszwy, są kolejnym bardzo częstym miejscem występowania kurzajek. W miejscach takich jak baseny, sauny, szatnie czy ogólnodostępne prysznice, wirus HPV ma doskonałe warunki do rozwoju w wilgotnym i ciepłym środowisku. Chodzenie boso w tych miejscach znacząco zwiększa ryzyko zakażenia. Brodawki podeszwowe często są bolesne, ponieważ nacisk podczas stania i chodzenia wciska je do wnętrza tkanki, co może utrudniać poruszanie się. Mogą one przyjmować formę pojedynczych, bolesnych narośli lub rozległych skupisk, tworząc tzw. brodawki mozaikowe.
Twarz, szyja i kolana to kolejne obszary, gdzie mogą pojawiać się kurzajki, choć nieco rzadziej niż na dłoniach i stopach. Na twarzy, szczególnie w okolicy ust i nosa, mogą występować brodawki płaskie lub nitkowate. U dzieci kurzajki często pojawiają się na kolanach, co jest związane z częstymi upadkami i otarciami podczas zabawy. W tych miejscach również łatwiej o kontakt z wirusem podczas codziennych aktywności.
Lokalizacja kurzajki ma również znaczenie dla sposobu jej leczenia. Brodawki na stopach, ze względu na ucisk i grubszą warstwę naskórka, mogą wymagać intensywniejszego leczenia niż te znajdujące się na dłoniach. Z kolei brodawki na twarzy, ze względu na wrażliwość skóry i ryzyko pozostawienia blizn, wymagają delikatniejszego podejścia i często konsultacji lekarskiej. Wiedza o tym, od czego są kurzajki i gdzie się pojawiają, jest kluczowa dla doboru odpowiedniej metody terapeutycznej i skutecznej profilaktyki.
Jakie są metody leczenia kurzajek i kiedy udać się do lekarza
Kurzajki, choć zazwyczaj niegroźne, mogą być uciążliwe i trudne do samodzielnego usunięcia. Na szczęście istnieje wiele skutecznych metod leczenia, które można zastosować w domu lub pod opieką specjalisty. Wybór odpowiedniej metody zależy od wielkości, liczby i lokalizacji kurzajek, a także od indywidualnej reakcji organizmu na leczenie. Zrozumienie, od czego są kurzajki, pozwala na świadomy wybór terapii.
W aptekach dostępne są preparaty do samodzielnego stosowania, które opierają się na kilku głównych mechanizmach działania. Kwas salicylowy i kwas mlekowy to popularne składniki dostępne w postaci płynów, żeli czy plastrów. Działają one keratolitycznie, czyli złuszczają zrogowaciały naskórek, stopniowo usuwając brodawkę. Stosowanie tych preparatów wymaga cierpliwości i regularności, a efekt zazwyczaj jest widoczny po kilku tygodniach.
Krioterapia domowa, polegająca na wymrażaniu kurzajki za pomocą bardzo niskiej temperatury, jest kolejną dostępną opcją. Preparaty te zazwyczaj zawierają mieszankę gazów, która skutecznie niszczy tkankę brodawki. Zabieg może być nieco bolesny, a powtórzenie go może być konieczne po kilku tygodniach.
Istnieją również metody oparte na naturalnych składnikach, takie jak olejek z drzewa herbacianego czy czosnek, które mają właściwości antywirusowe i antybakteryjne. Ich skuteczność jest jednak często mniej udokumentowana naukowo niż w przypadku preparatów farmaceutycznych.
Kiedy samodzielne leczenie nie przynosi rezultatów lub gdy mamy do czynienia z trudnymi przypadkami, konieczna jest wizyta u lekarza dermatologa. Specjalista może zaproponować bardziej zaawansowane metody leczenia, takie jak:
- Profesjonalna krioterapia ciekłym azotem, która jest znacznie skuteczniejsza niż metody domowe.
- Laserowe usuwanie brodawek, wykorzystujące energię lasera do niszczenia tkanki kurzajki.
- Leczenie chirurgiczne, polegające na wycięciu brodawki, zazwyczaj stosowane w przypadku opornych na inne metody zmian.
- Terapia fotodynamiczna, wykorzystująca światło i substancje uczulające na światło do niszczenia komórek brodawki.
- Leki doustne lub miejscowe, takie jak immunomodulatory, które stymulują układ odpornościowy do walki z wirusem HPV.
Szczególną ostrożność i konsultację lekarską zaleca się w przypadku:
- Kurzajek zlokalizowanych na twarzy, w okolicy narządów płciowych lub na błonach śluzowych.
- Bardzo licznych lub szybko rozprzestrzeniających się brodawek.
- Zmian, które są bolesne, krwawią lub wykazują oznaki stanu zapalnego.
- Osób z obniżoną odpornością, diabetyków oraz kobiet w ciąży.
- Braku poprawy po kilku tygodniach samodzielnego leczenia.
Pamiętaj, że dokładne rozpoznanie przyczyny zmian skórnych jest kluczowe, aby wybrać najbezpieczniejszą i najskuteczniejszą metodę leczenia. Wiedza o tym, od czego są kurzajki, pozwala na podjęcie świadomych decyzji dotyczących terapii.
Profilaktyka kurzajek czyli jak zapobiegać zakażeniu wirusem HPV
Zapobieganie zakażeniu wirusem HPV, który jest przyczyną powstawania kurzajek, jest kluczowe dla utrzymania zdrowej skóry. Chociaż całkowite uniknięcie kontaktu z wirusem jest trudne, można podjąć szereg działań profilaktycznych, które znacząco zmniejszą ryzyko infekcji. Zrozumienie, od czego są kurzajki i jak łatwo się rozprzestrzeniają, motywuje do stosowania odpowiednich nawyków higienicznych i ochronnych.
Podstawą profilaktyki jest dbanie o higienę osobistą. Regularne i dokładne mycie rąk, zwłaszcza po powrocie do domu, przed jedzeniem i po skorzystaniu z toalety, pomaga usunąć potencjalne cząsteczki wirusa z powierzchni skóry. Unikanie dotykania twarzy, a zwłaszcza okolic ust, nosa i oczu brudnymi rękami ogranicza ryzyko przeniesienia wirusa do błon śluzowych.
W miejscach publicznych o podwyższonym ryzyku zakażenia, takich jak baseny, sauny, siłownie czy szatnie, kluczowe jest stosowanie obuwia ochronnego. Klapki pod prysznicem czy w okolicach basenu stanowią barierę między stopami a potencjalnie zakażonymi powierzchniami. Dotyczy to również ogólnodostępnych toalet i przebieralni.
Należy unikać wspólnego korzystania z przedmiotów osobistego użytku, które mają bezpośredni kontakt ze skórą. Dotyczy to zwłaszcza ręczników, maszynek do golenia, pilników do paznokci czy obuwia. Dzielenie się takimi przedmiotami może być prostą drogą do przeniesienia wirusa HPV.
Ważne jest również dbanie o kondycję skóry. Zdrowa, nieuszkodzona skóra stanowi naturalną barierę ochronną przed wirusami. Należy unikać nadmiernego wysuszania skóry, stosując odpowiednie kremy nawilżające, zwłaszcza po kontakcie z wodą i detergentami. Szybkie opatrywanie wszelkich skaleczeń, otarć czy pęknięć naskórka zapobiega wnikaniu wirusa do organizmu.
Wzmocnienie ogólnej odporności organizmu również odgrywa istotną rolę w profilaktyce. Zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu to czynniki, które wspierają prawidłowe funkcjonowanie układu immunologicznego, czyniąc go bardziej odpornym na infekcje, w tym te wywoływane przez wirusa HPV. Chociaż szczepienia przeciwko niektórym typom wirusa HPV są dostępne, chronią one głównie przed nowotworami szyjki macicy i innymi nowotworami, a ich wpływ na profilaktykę kurzajek jest ograniczony. Skupienie się na higienie i wzmacnianiu odporności pozostaje kluczowym elementem zapobiegania powstawaniu kurzajek.