Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Choć często są łagodne i niegroźne, potrafią być uciążliwe, a nawet bolesne. Kluczowym czynnikiem wywołującym kurzajki jest infekcja wirusowa. Mowa tu o wirusie brodawczaka ludzkiego, w skrócie HPV (Human Papillomavirus). Jest to niezwykle liczna grupa wirusów, obejmująca ponad 150 różnych typów, z których wiele jest odpowiedzialnych za powstawanie brodawek. Nie wszystkie typy HPV wywołują kurzajki, a niektóre z nich mogą prowadzić do znacznie poważniejszych problemów zdrowotnych, takich jak zmiany przedrakowe czy nowotwory.
Wirus HPV przenosi się przez bezpośredni kontakt skóra do skóry lub kontakt ze skażonymi powierzchniami. Najczęściej dochodzi do zakażenia w miejscach, gdzie skóra jest uszkodzona, na przykład przez drobne skaleczenia, zadrapania czy otarcia. Wirus wnika do komórek naskórka, gdzie zaczyna się namnażać. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych zmian, może być bardzo różny – od kilku tygodni do nawet kilku miesięcy. To właśnie dlatego często trudno jest jednoznacznie określić, gdzie i kiedy doszło do zarażenia.
Warto podkreślić, że obecność wirusa HPV w organizmie nie zawsze oznacza rozwój kurzajek. Układ odpornościowy zdrowego człowieka potrafi skutecznie walczyć z wirusem, zapobiegając jego namnażaniu i rozwojowi zmian skórnych. Jednak w przypadku osłabienia odporności, na przykład w wyniku choroby, stresu, niedożywienia czy stosowania niektórych leków, wirus może zdominować obronę organizmu i doprowadzić do powstania brodawek. Dostępność informacji na temat wirusa HPV oraz dróg jego przenoszenia jest kluczowa w profilaktyce, choć sama świadomość nie gwarantuje ochrony.
Czynniki sprzyjające rozwojowi kurzajek u ludzi
Choć główną przyczyną kurzajek jest wirus HPV, istnieje szereg czynników, które mogą zwiększać podatność na zakażenie oraz sprzyjać rozwojowi tych zmian skórnych. Zrozumienie tych czynników pozwala na lepsze zapobieganie i skuteczniejsze leczenie. System odpornościowy odgrywa tutaj kluczową rolę. Jego osłabienie, niezależnie od przyczyny, sprawia, że organizm ma mniejsze możliwości zwalczania infekcji, w tym wirusowych. Długotrwały stres, chroniczne choroby, niedobory żywieniowe, a także przyjmowanie leków immunosupresyjnych (stosowanych np. po przeszczepach narządów) mogą obniżać naszą naturalną barierę ochronną.
Szczególną rolę odgrywa stan skóry. Nawet drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia, pęknięcia czy zaniedbania higieniczne, mogą stanowić „drzwi” dla wirusa HPV. Wilgotne i ciepłe środowisko sprzyja namnażaniu się wirusa. Dlatego też miejsca takie jak baseny, sauny, szatnie, a także wspólne prysznice są często siedliskami wirusa i miejscami, gdzie łatwo o zakażenie. Noszenie nieoddychającego obuwia, zwłaszcza w ciepłe dni, może prowadzić do nadmiernej potliwości stóp, co stwarza idealne warunki do rozwoju brodawek na stopach, zwanych kurzajkami podeszwowymi.
Warto również zwrócić uwagę na kontakt z innymi osobami. Bezpośredni kontakt ze skórą osoby zakażonej, nawet jeśli nie widać u niej widocznych brodawek (niektóre osoby są nosicielami wirusa bezobjawowo), jest główną drogą przenoszenia. Dzielenie się przedmiotami osobistego użytku, takimi jak ręczniki, nożyczki do paznokci czy obuwie, również może prowadzić do zakażenia. Dzieci, ze względu na często jeszcze nie w pełni rozwinięty układ odpornościowy oraz skłonność do odkrywania świata poprzez dotyk, są bardziej narażone na zakażenie wirusem HPV.
Jak wirus HPV wywołuje powstawanie brodawek na skórze
Wirus HPV, po wniknięciu do komórek naskórka, rozpoczyna proces namnażania się, który prowadzi do charakterystycznych zmian skórnych, czyli kurzajek. Wirus celuje w keratynocyty – podstawowe komórki naskórka, które odpowiadają za produkcję keratyny, białka budującego włosy, paznokcie i zewnętrzną warstwę skóry. Po zakażeniu keratynocytów, wirus wykorzystuje ich mechanizmy metaboliczne do własnej replikacji. Efektem tego nadmiernego namnażania się komórek jest widoczne zgrubienie naskórka, tworzące brodawkę.
Czas od momentu zakażenia do pojawienia się widocznej kurzajki, zwany okresem inkubacji, może być bardzo zróżnicowany. Zazwyczaj trwa od kilku tygodni do kilku miesięcy, a w niektórych przypadkach nawet dłużej. Ten długi okres utajenia sprawia, że często trudno jest powiązać pojawienie się kurzajki z konkretnym momentem zakażenia. Wirus HPV ma zdolność do wywoływania nadmiernego rogowacenia, co objawia się właśnie hiperplazją (nadmiernym rozrostem) komórek naskórka.
Różne typy wirusa HPV odpowiadają za powstawanie brodawek o odmiennych cechach. Na przykład, typy HPV 1 i 2 często wywołują brodawki zwykłe, które pojawiają się na dłoniach i palcach. Brodawki na stopach, czyli kurzajki podeszwowe, są zazwyczaj spowodowane przez HPV typu 1. Brodawki płaskie, które są mniejsze, gładkie i często występują na twarzy i rękach, są związane z typami HPV 3 i 10. Z kolei brodawki narządów płciowych, które są odrębną kategorią, są wywoływane przez inne, specyficzne typy wirusa HPV. Zrozumienie tego mechanizmu jest kluczowe dla rozwoju metod leczenia i profilaktyki.
Rola układu odpornościowego w walce z wirusem HPV
Układ odpornościowy odgrywa fundamentalną rolę w zapobieganiu zakażeniu wirusem HPV oraz w eliminacji istniejących kurzajek. Jest to naturalna linia obrony organizmu przed patogenami, w tym wirusami. Po zidentyfikowaniu obecności wirusa HPV, komórki układu odpornościowego, takie jak limfocyty T, rozpoczynają reakcję mającą na celu zniszczenie zainfekowanych komórek i neutralizację wirusa. W wielu przypadkach, zwłaszcza u osób z silną odpornością, układ immunologiczny jest w stanie skutecznie poradzić sobie z infekcją HPV, zanim ta zdąży wywołać widoczne zmiany skórne.
Warto zauważyć, że obecność wirusa HPV w organizmie nie zawsze prowadzi do rozwoju kurzajek. To właśnie sprawność układu odpornościowego decyduje o tym, czy dojdzie do manifestacji infekcji w postaci brodawek. Kiedy odporność jest osłabiona, na przykład w wyniku choroby, stresu, niedożywienia, czy przyjmowania leków immunosupresyjnych, wirus HPV może łatwiej namnażać się i prowadzić do powstawania kurzajek. W takich sytuacjach, układ odpornościowy może potrzebować dodatkowego wsparcia lub interwencji medycznej, aby skutecznie zwalczyć infekcję.
Co ciekawe, układ odpornościowy może również nauczyć się rozpoznawać wirusa HPV po tym, jak infekcja już wystąpiła. W niektórych przypadkach, nawet jeśli kurzajka jest obecna przez dłuższy czas, organizm może samoistnie zwalczyć infekcję i doprowadzić do jej ustąpienia. Ten proces, zwany auto-eliminacją, jest dowodem na zdolność układu odpornościowego do adaptacji i skutecznego zwalczania wirusów. Wspieranie naturalnych mechanizmów obronnych organizmu, poprzez zdrowy tryb życia, odpowiednią dietę i unikanie czynników osłabiających odporność, jest kluczowe w profilaktyce i leczeniu kurzajek.
Narażenie na wirus HPV i sposoby przenoszenia kurzajek
Wirus HPV, odpowiedzialny za powstawanie kurzajek, jest bardzo powszechny i łatwo się przenosi. Głównym sposobem transmisji jest bezpośredni kontakt skóra do skóry z osobą zakażoną. Dotknięcie kurzajki, nawet jeśli nie jest ona widoczna, może wystarczyć do przeniesienia wirusa. Wirus może również przetrwać na skażonych powierzchniach, takich jak podłogi w miejscach publicznych (np. baseny, siłownie, szatnie), ręczniki, obuwie czy narzędzia używane do manicure i pedicure. Dlatego miejsca te stanowią potencjalne źródło infekcji.
Szczególną grupą narażoną na zakażenie są dzieci, które często bawią się w miejscach publicznych i mają mniejszą świadomość higieny. Ich układ odpornościowy może być również jeszcze nie w pełni rozwinięty, co czyni je bardziej podatnymi na infekcje. Osoby, które często korzystają z obiektów użyteczności publicznej, takich jak baseny, sauny czy siłownie, powinny zachować szczególną ostrożność. Wilgotne i ciepłe środowisko w tych miejscach sprzyja namnażaniu się wirusa HPV. Noszenie odpowiedniego obuwia ochronnego (np. klapków) w takich miejscach jest kluczowe dla zminimalizowania ryzyka zakażenia.
Warto również pamiętać o ryzyku samoinokulacji, czyli przeniesienia wirusa z jednej części ciała na drugą. Drapanie kurzajki, a następnie dotykanie innej części skóry, może spowodować rozprzestrzenianie się infekcji. Na przykład, drapanie kurzajki na dłoni i dotykanie twarzy może prowadzić do pojawienia się brodawek na twarzy. Podobnie, zakażenie na stopach może przenieść się na inne części ciała. Zrozumienie tych dróg przenoszenia jest kluczowe dla zapobiegania rozprzestrzenianiu się kurzajek.
Typowe lokalizacje kurzajek i ich związek z wirusem HPV
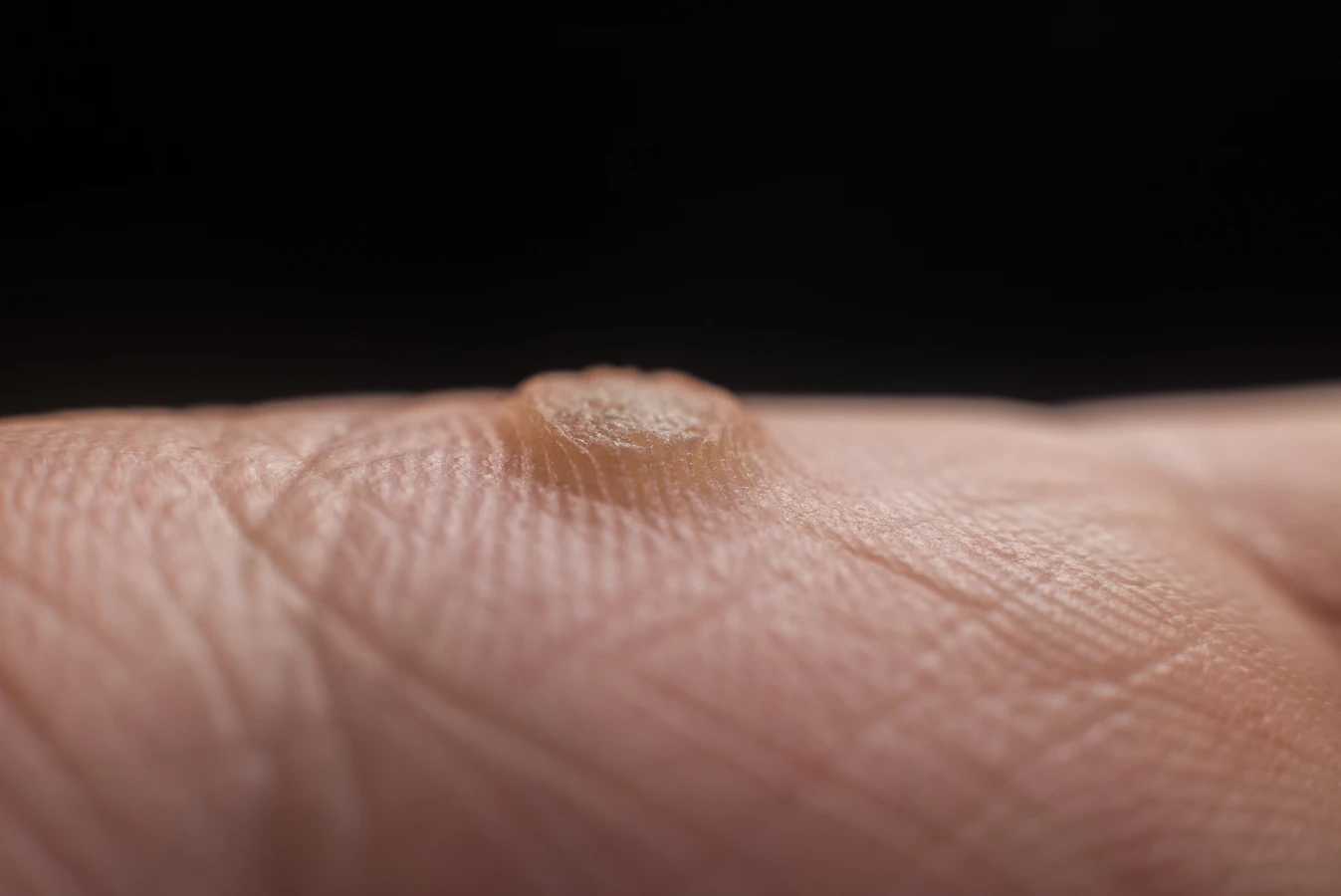
Kurzajki mogą pojawić się praktycznie na każdej części ciała, jednak pewne lokalizacje są bardziej charakterystyczne i często związane z konkretnymi typami wirusa HPV oraz sposobem ekspozycji. Na dłoniach i palcach często pojawiają się brodawki zwykłe (verruca vulgaris), wywoływane zazwyczaj przez typy HPV 1, 2 i 4. Są one zazwyczaj szorstkie w dotyku, uniesione ponad powierzchnię skóry i mogą mieć niewielkie czarne punkciki świadczące o zakrzepłych naczyniach krwionośnych. Często pojawiają się w miejscach, gdzie skóra jest uszkodzona, na przykład wokół paznokci.
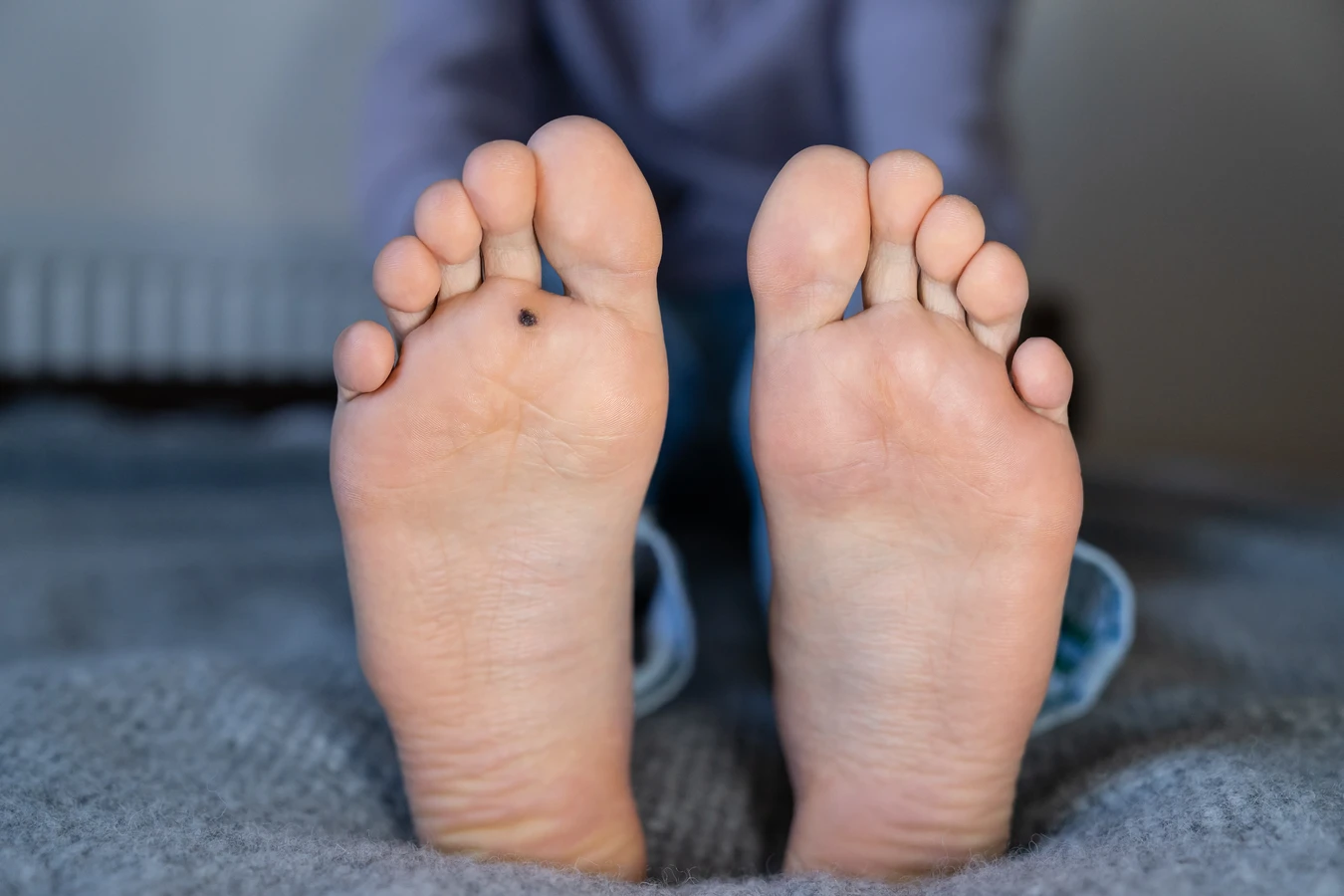
Na stopach, zwłaszcza na podeszwach, manifestują się brodawki podeszwowe (verruca plantaris), popularnie zwane kurzajkami. Są one zazwyczaj płaskie, ponieważ nacisk wywierany przez chodzenie wciska je do wnętrza skóry. Mogą być bolesne podczas chodzenia i często są otoczone zrogowaciałym naskórkiem. Ich powstawanie jest najczęściej związane z typem HPV 1. Ze względu na specyficzne warunki panujące na stopach (wilgoć, ciepło), są one trudniejsze w leczeniu i częściej nawracają.
Brodawki płaskie (verruca plana) zazwyczaj pojawiają się na twarzy, grzbietach dłoni i przedramionach. Mają one bardziej płaską, gładką powierzchnię i mogą występować w skupiskach. Są one często wywoływane przez typy HPV 3 i 10. Brodawki na narządach płciowych, nazywane kłykcinami kończystymi, są odrębną kategorią i są wywoływane przez specyficzne, przenoszone drogą płciową typy wirusa HPV, takie jak typy 6 i 11. Zrozumienie lokalizacji i wyglądu kurzajki może pomóc w postawieniu wstępnej diagnozy i wyborze odpowiedniej metody leczenia.
Profilaktyka i zapobieganie powstawaniu nowych kurzajek
Skuteczna profilaktyka jest kluczowa w zapobieganiu zakażeniu wirusem HPV i powstawaniu nowych kurzajek. Podstawą jest unikanie kontaktu z wirusem oraz dbanie o stan skóry i odporność. W miejscach publicznych, takich jak baseny, sauny, szatnie czy siłownie, zawsze należy nosić klapki lub inne obuwie ochronne. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie skażoną podłogą. Po skorzystaniu z takich miejsc, zaleca się dokładne umycie stóp i ich wysuszenie.
Higiena osobista odgrywa również niezwykle ważną rolę. Należy unikać dzielenia się ręcznikami, golarkami, nożyczkami do paznokci czy innymi przedmiotami osobistego użytku. Regularne mycie rąk, zwłaszcza po kontakcie z osobami, które mają widoczne kurzajki, może pomóc w zapobieganiu przeniesieniu wirusa. Ważne jest również dbanie o stan skóry. Zdrowa, nieuszkodzona skóra stanowi naturalną barierę ochronną przed wirusami. Należy nawilżać skórę, szczególnie w okresach suchych, i unikać jej nadmiernego wysuszania czy pękania.
Wzmocnienie układu odpornościowego jest kolejnym istotnym elementem profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie przewlekłego stresu pomagają organizmowi skuteczniej zwalczać infekcje. W przypadku osób z osłabioną odpornością, na przykład po chorobach czy w trakcie przyjmowania leków immunosupresyjnych, ryzyko rozwoju kurzajek jest większe, dlatego powinny one szczególnie dbać o te aspekty.
Kiedy należy udać się do lekarza w sprawie kurzajek
Choć wiele kurzajek można leczyć domowymi sposobami, istnieją sytuacje, w których konsultacja lekarska jest nie tylko wskazana, ale wręcz konieczna. Jeśli kurzajka jest bardzo bolesna, krwawi, szybko rośnie lub zmienia kolor i kształt, należy niezwłocznie udać się do lekarza, najlepiej dermatologa. Takie zmiany mogą sugerować, że nie jest to zwykła brodawka, ale inna, potencjalnie groźniejsza zmiana skórna, która wymaga dokładnej diagnostyki.
Szczególną ostrożność powinny zachować osoby z cukrzycą lub innymi schorzeniami wpływającymi na krążenie lub gojenie się ran. U tych pacjentów nawet niewielka kurzajka może prowadzić do poważnych komplikacji, dlatego zaleca się, aby wszelkie zmiany skórne były konsultowane z lekarzem. Również w przypadku, gdy kurzajka znajduje się w miejscu drażliwym, na przykład na twarzy, w okolicy narządów płciowych lub w miejscach narażonych na tarcie od odzieży, warto zasięgnąć porady specjalisty.
Rodzice powinni również skonsultować się z lekarzem, jeśli kurzajki u dziecka są liczne, rozprzestrzeniają się, są bolesne lub dziecko ma obniżoną odporność. Lekarz będzie w stanie postawić właściwą diagnozę, wykluczyć inne schorzenia i zaproponować najskuteczniejsze metody leczenia, dostosowane do wieku i stanu zdrowia pacjenta. Czasami konieczne jest wykonanie biopsji, aby jednoznacznie zidentyfikować rodzaj zmiany skórnej. Nie należy bagatelizować żadnych niepokojących objawów.