„`html
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które potrafią pojawić się niespodziewanie i stanowić źródło dyskomfortu, a nierzadko i kompleksów. Ich pojawienie się często budzi pytania i niepokój, zwłaszcza gdy dotyczą wrażliwych miejsc lub gdy są liczne. Zrozumienie mechanizmu powstawania kurzajek jest kluczowe dla skutecznego zapobiegania im oraz właściwego postępowania w przypadku ich wystąpienia. Są to zmiany wywoływane przez wirusy, które atakują komórki naskórka, prowadząc do ich nieprawidłowego wzrostu.
Głównym winowajcą kurzajek jest wirus brodawczaka ludzkiego, powszechnie znany jako HPV (Human Papillomavirus). Istnieje ponad sto typów tego wirusa, a niektóre z nich mają tendencję do infekowania skóry, prowadząc do powstania różnych rodzajów brodawek. Wirusy te są bardzo powszechne w środowisku i mogą przetrwać na różnych powierzchniach, co sprawia, że infekcja jest stosunkowo łatwa.
Kluczowe jest zrozumienie, że kurzajki nie pojawiają się znikąd ani nie są wynikiem złej higieny w tradycyjnym rozumieniu. Są to infekcje wirusowe, które wymagają kontaktu z wirusem, aby doszło do zakażenia. Czas inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, zanim widoczna stanie się pierwsza zmiana skórna. To sprawia, że często trudno jest zidentyfikować dokładne źródło infekcji.
Zrozumienie zakażenia wirusem HPV w kontekście powstawania kurzajek
Wirus brodawczaka ludzkiego (HPV) jest niezwykle rozpowszechniony i stanowi podstawową przyczynę powstawania kurzajek. Istnieje wiele jego typów, a każdy z nich może manifestować się w nieco inny sposób, choć ich mechanizm działania jest podobny. Wirus ten atakuje komórki naskórka, wnikając w jego głębsze warstwy, gdzie namnaża się i powoduje nadmierną proliferację komórek. To właśnie ta nadmierna produkcja komórek tworzy charakterystyczną, grudkowatą strukturę kurzajki.
Drogi przenoszenia wirusa są różnorodne. Najczęściej dochodzi do zakażenia poprzez bezpośredni kontakt skóra do skóry z osobą zarażoną, zwłaszcza jeśli na skórze obecne są mikrourazy, skaleczenia czy otarcia. Wirus może również przetrwać na przedmiotach codziennego użytku, takich jak ręczniki, obuwie, czy nawet na podłogach w miejscach publicznych, szczególnie tam, gdzie panuje wilgoć, np. baseny, sauny, szatnie. To właśnie dlatego miejsca te są często wymieniane jako potencjalne źródła infekcji.
Siła układu odpornościowego odgrywa fundamentalną rolę w rozwoju infekcji. U osób z silną odpornością organizm może skutecznie zwalczyć wirusa HPV, zanim zdąży on wywołać widoczne zmiany. Z tego powodu kurzajki częściej pojawiają się u osób z osłabioną odpornością, na przykład u dzieci, osób starszych, a także u tych, którzy cierpią na choroby przewlekłe lub przyjmują leki immunosupresyjne. W takich przypadkach wirus ma większą szansę na rozwój i manifestację na skórze.
Główne czynniki sprzyjające powstawaniu kurzajek na skórze
Istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko zarażenia się wirusem HPV i tym samym ułatwić powstawanie kurzajek. Jednym z kluczowych elementów jest ogólna kondycja układu immunologicznego. Jak wspomniano wcześniej, osłabiona odporność stanowi podatny grunt dla wirusa. Czynniki takie jak stres, niedobór snu, niewłaściwa dieta, a także choroby przewlekłe mogą negatywnie wpływać na zdolność organizmu do walki z infekcjami wirusowymi.
Uszkodzenia skóry, nawet te niewielkie, takie jak zadrapania, skaleczenia, pęknięcia naskórka, stanowią bramę dla wirusa. Wilgotne i ciepłe środowisko sprzyja zarówno namnażaniu się wirusa, jak i jego przetrwaniu na powierzchniach. Dlatego też miejsca takie jak baseny, sauny, siłownie, czy ogólnie miejsca o zwiększonej wilgotności i ciepłocie są często ogniskami zakażeń. Dotykanie zainfekowanych powierzchni, a następnie własnej skóry, szczególnie w miejscach z drobnymi uszkodzeniami, może łatwo doprowadzić do infekcji.
Długotrwałe narażenie na wilgoć, na przykład przez noszenie nieoddychającego obuwia, również może sprzyjać powstawaniu kurzajek, szczególnie na stopach. Wilgotna skóra jest bardziej podatna na mikrourazy i łatwiejsza do penetracji dla wirusa. Dodatkowo, pewne rodzaje aktywności, które wiążą się z częstym kontaktem z potencjalnymi źródłami wirusa, jak np. sporty wodne, mogą zwiększać ryzyko zarażenia. Warto również pamiętać, że wirus HPV jest wysoce zaraźliwy, a jedna kurzajka może rozprzestrzeniać się na inne obszary ciała poprzez dotykanie i drapanie, co prowadzi do powstania nowych zmian.
- Osłabiony układ odpornościowy jest głównym czynnikiem predysponującym.
- Mikrourazy i uszkodzenia skóry ułatwiają wirusowi wniknięcie.
- Wilgotne i ciepłe środowiska, takie jak baseny i sauny, sprzyjają przetrwaniu wirusa.
- Długotrwałe narażenie skóry na wilgoć, np. przez noszenie nieoddychającego obuwia, zwiększa ryzyko.
- Powtarzający się kontakt z zainfekowanymi powierzchniami lub osobami bez odpowiednich środków ostrożności.
- Niektóre typy wirusa HPV mają większą skłonność do wywoływania zmian skórnych.
- Niewłaściwa pielęgnacja stóp, zwłaszcza w miejscach publicznych, może ułatwić infekcję.
Jak dochodzi do rozwoju kurzajek na dłoniach i stopach
Dłonie i stopy są niezwykle podatnymi obszarami na infekcję wirusem HPV, co prowadzi do powstawania kurzajek w tych miejscach. Dłonie, ze względu na częsty kontakt z różnymi powierzchniami i innymi ludźmi, są naturalnym wektorem przenoszenia wirusa. Każde dotknięcie zainfekowanej powierzchni, a następnie własnej skóry, może skutkować zakażeniem. Drobne skaleczenia, pęknięcia naskórka czy nawet sucha skóra na dłoniach stanowią otwartą drogę dla wirusa do wniknięcia w głąb tkanek.
Stopy z kolei są często narażone na kontakt z wirusem w miejscach publicznych, takich jak baseny, prysznice, szatnie czy siłownie. Chodzenie boso w tych miejscach, zwłaszcza po wilgotnej podłodze, znacząco zwiększa ryzyko zakażenia. Wirus HPV doskonale czuje się w wilgotnym i ciepłym środowisku, a skarpety i obuwie, zwłaszcza te nieoddychające, mogą stworzyć idealne warunki do jego rozwoju, jeśli dojdzie do infekcji. Kurzajki na stopach, często nazywane brodawkami podeszwowymi, mogą być szczególnie bolesne ze względu na nacisk wywierany podczas chodzenia.
Dodatkowo, nawyk obgryzania paznokci lub skórek wokół nich może prowadzić do przeniesienia wirusa z innych części ciała lub od innej osoby na okolice paznokci i wałów paznokciowych, co skutkuje pojawieniem się brodawek w tych miejscach. Podobnie, drapanie istniejącej kurzajki i przenoszenie wirusa na inne obszary skóry, na przykład na twarz lub genitalia, jest powszechnym zjawiskiem. Ważne jest, aby unikać dotykania kurzajek i w miarę możliwości stosować odpowiednie środki ochrony osobistej, takie jak klapki pod prysznic.
Rola układu odpornościowego w zwalczaniu i powstawaniu kurzajek
Układ odpornościowy odgrywa podwójną rolę w kontekście kurzajek. Z jednej strony, jest naszym głównym obrońcą przed infekcjami wirusowymi, w tym przed wirusem HPV. Kiedy wirus wniknie do organizmu, komórki układu odpornościowego, takie jak limfocyty T, rozpoznają go i próbują zwalczyć. U osób z silnym i sprawnie działającym systemem immunologicznym wirus może zostać skutecznie wyeliminowany, zanim zdąży wywołać jakiekolwiek widoczne zmiany skórne. W takich przypadkach infekcja przebiega bezobjawowo.
Z drugiej strony, jeśli układ odpornościowy jest osłabiony lub po prostu nie jest w stanie wystarczająco szybko zareagować, wirus HPV zaczyna namnażać się w komórkach naskórka. Komórki te, zainfekowane przez wirusa, zaczynają nieprawidłowo się dzielić, co prowadzi do powstania charakterystycznej brodawki. Wirus potrafi również w pewnym stopniu „ukrywać się” przed układem odpornościowym, co utrudnia jego całkowite wyeliminowanie. To dlatego kurzajki mogą nawracać, nawet po skutecznym leczeniu, ponieważ wirus może pozostać uśpiony w organizmie.
Warto podkreślić, że dzieci i osoby starsze naturalnie posiadają nieco słabszy układ odpornościowy, co czyni je bardziej podatnymi na rozwój kurzajek. Podobnie osoby cierpiące na choroby autoimmunologiczne, przyjmujące leki immunosupresyjne po przeszczepach narządów, czy osoby zakażone wirusem HIV, są w grupie zwiększonego ryzyka. Wzmocnienie odporności poprzez zdrowy tryb życia, odpowiednią dietę i redukcję stresu może zatem stanowić ważny element profilaktyki, a także wspomagać organizm w walce z istniejącymi zmianami.
Jak wirus HPV prowadzi do nieprawidłowego wzrostu komórek naskórka
Mechanizm działania wirusa HPV polega na jego specyficznym wpływie na cykl komórkowy w naskórku. Po wniknięciu do komórek warstwy podstawnej naskórka, wirus integruje swój materiał genetyczny z DNA komórki gospodarza. Kluczowe białka kodowane przez wirusa, takie jak E6 i E7, odgrywają tu decydującą rolę. Białko E7 wiąże się z białkami supresorowymi nowotworów, takimi jak Rb (retinoblastoma protein), uniemożliwiając im pełnienie ich funkcji. Białko Rb jest naturalnym „hamulcem” dla cyklu komórkowego, zapobiegając nadmiernym podziałom komórek.
Z kolei białko E6 wiąże się z białkiem p53, które jest kolejnym kluczowym strażnikiem genomu, odpowiedzialnym za zatrzymanie cyklu komórkowego w przypadku uszkodzeń DNA i inicjację apoptozy (programowanej śmierci komórki). Dezaktywacja p53 przez wirusa HPV oznacza, że komórki z uszkodzonym DNA mogą dalej się dzielić, co prowadzi do gromadzenia się mutacji i niekontrolowanego wzrostu. To właśnie ta zaburzona regulacja cyklu komórkowego jest bezpośrednią przyczyną hiperproliferacji keratynocytów, czyli komórek tworzących naskórek.
W efekcie, komórki naskórka zaczynają dzielić się znacznie szybciej niż normalnie, a ich różnicowanie jest zaburzone. Tworzy się zgrubienie naskórka, które klinicznie obserwujemy jako kurzajkę. Charakterystyczna, brodawkowata powierzchnia wynika z nieregularnego wzrostu warstwy ziarnistej i rogowej naskórka. Wirus HPV nie uszkadza bezpośrednio DNA komórki w sposób powodujący nowotworzenie (choć niektóre typy wirusa są onkogenne i mogą prowadzić do raka szyjki macicy), ale jego wpływ na cykl komórkowy jest wystarczający do wywołania tej specyficznej, łagodnej zmiany skórnej.
Różne rodzaje kurzajek i ich lokalizacja na ciele
Choć wszystkie kurzajki wywoływane są przez wirusa HPV, istnieją różne ich typy, które różnią się wyglądem, lokalizacją i często towarzyszącymi objawami. Zrozumienie tych różnic może pomóc w lepszym rozpoznaniu problemu i doborze odpowiedniej metody leczenia. Każdy typ wirusa preferuje nieco inne warunki i lokalizacje na ciele, co przekłada się na specyficzny wygląd zmian.
Najczęściej spotykane są kurzajki zwykłe (verruca vulgaris), które pojawiają się zazwyczaj na palcach, dłoniach i kolanach. Mają one szorstką, grudkowatą powierzchnię i mogą być pojedyncze lub występować w skupiskach. Kolejnym typem są kurzajki płaskie (verruca plana), które najczęściej występują na twarzy, grzbietach dłoni i przedramionach. Są one zazwyczaj mniejsze, gładkie i lekko wypukłe, często mają cielisty kolor lub są lekko brązowe.
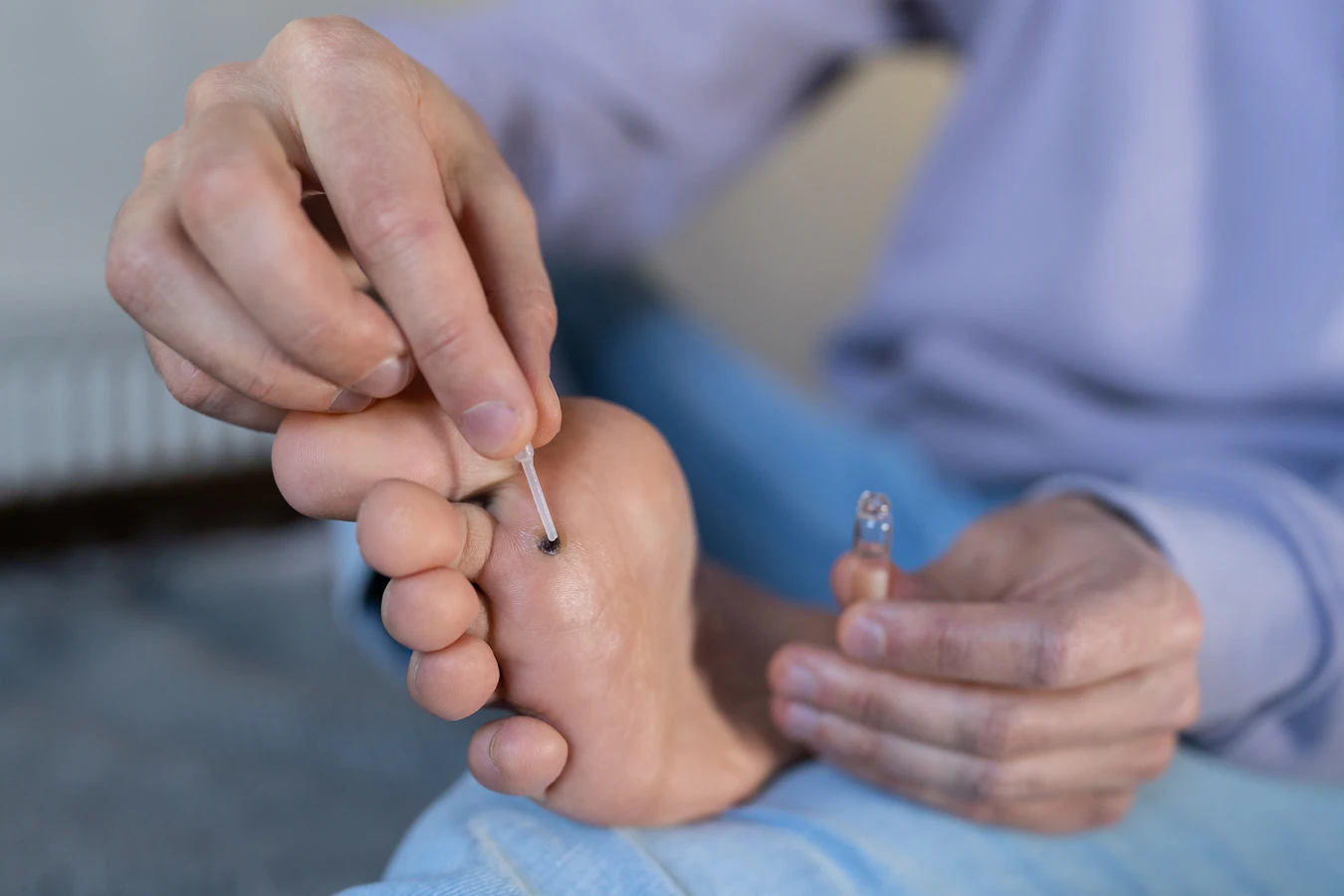
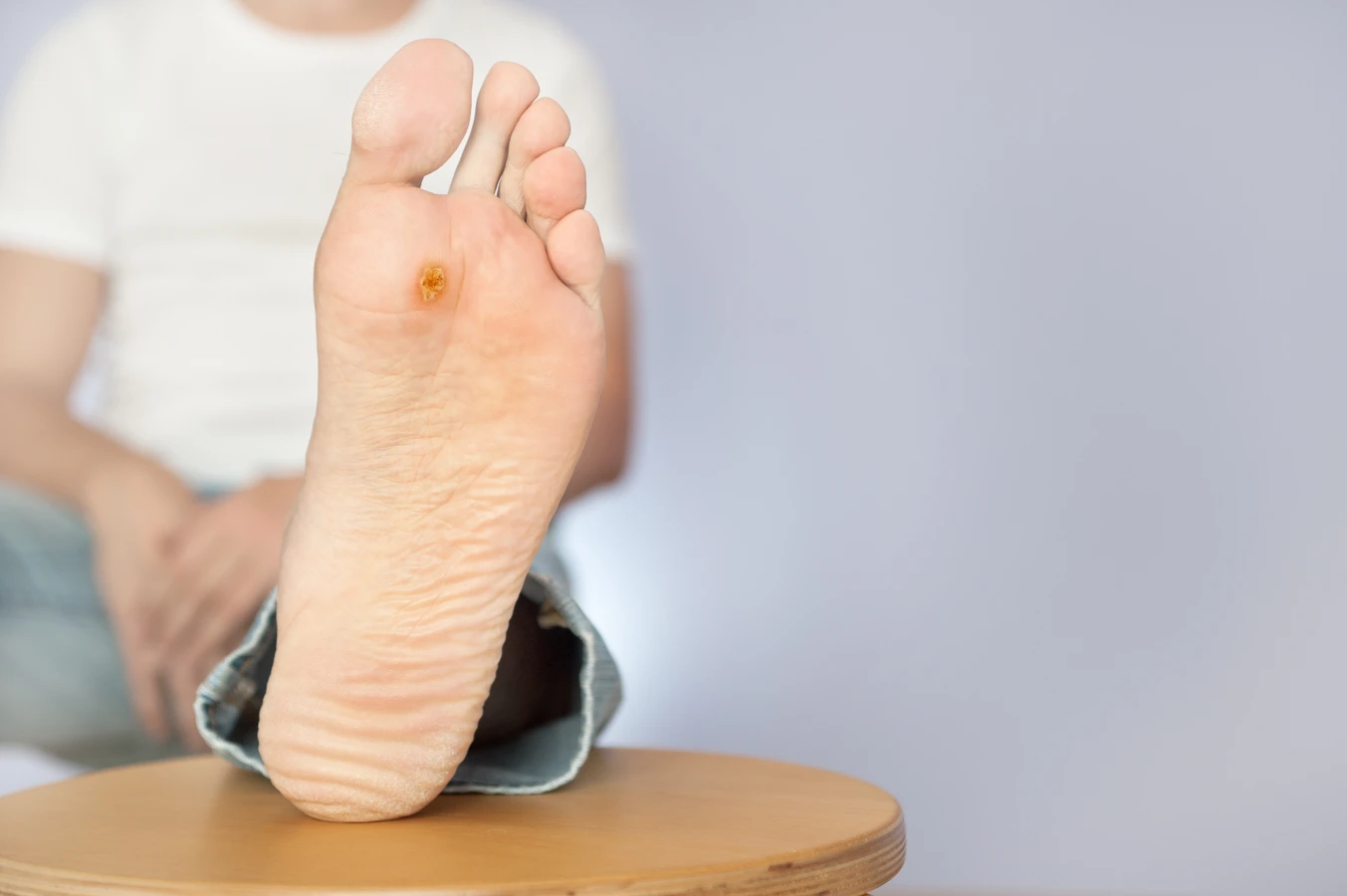
Szczególne miejsce zajmują kurzajki podeszwowe (verruca plantaris), które rozwijają się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często są one wciśnięte w głąb skóry, pokryte zrogowaciałym naskórkiem i mogą być bardzo bolesne. Mogą mieć również charakterystyczne czarne punkciki, będące zatrzymanymi naczyniami krwionośnymi. Kurzajki mozaikowe to z kolei skupiska wielu drobnych brodawek, które zlewają się ze sobą, tworząc większą, trudną do leczenia zmianę.
- Kurzajki zwykłe: szorstkie, grudkowate, najczęściej na dłoniach i palcach.
- Kurzajki płaskie: gładkie, małe, cieliste lub brązowe, często na twarzy i rękach.
- Kurzajki podeszwowe: bolesne, wrośnięte w skórę stóp, z czarnymi punktami.
- Kurzajki mozaikowe: skupiska drobnych brodawek tworzące większe zmiany.
- Kurzajki nitkowate: cienkie, nitkowate narośla, zazwyczaj na szyi i powiekach.
- Kurzajki okołopaznokciowe: rozwijające się wokół paznokci dłoni i stóp.
Istnieją również mniej typowe, ale równie uciążliwe odmiany, takie jak kurzajki nitkowate, które przybierają formę cienkich, nitkowatych narośli, często pojawiających się na szyi, twarzy czy powiekach. Kurzajki okołopaznokciowe, jak sama nazwa wskazuje, rozwijają się w okolicy paznokci, mogą być bolesne i utrudniać wzrost paznokcia. W zależności od lokalizacji i rodzaju, kurzajki mogą być bardziej lub mniej widoczne, ale każda z nich wymaga uwagi i odpowiedniego podejścia terapeutycznego.
Podstawowe zasady zapobiegania powstawaniu kurzajek
Choć całkowite wyeliminowanie ryzyka zarażenia wirusem HPV jest praktycznie niemożliwe ze względu na jego powszechność, istnieją skuteczne metody zapobiegania powstawaniu kurzajek. Kluczem jest unikanie kontaktu z wirusem i dbanie o zdrową skórę, która jest mniej podatna na infekcje. Podstawą profilaktyki jest unikanie miejsc, w których wirus HPV może się łatwo rozprzestrzeniać, a jeśli już tam jesteśmy, stosowanie środków ostrożności.
W miejscach publicznych o podwyższonej wilgotności, takich jak baseny, sauny, siłownie czy szatnie, zawsze należy nosić odpowiednie obuwie ochronne, na przykład klapki. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zainfekowaną podłogą. Należy również unikać dzielenia się ręcznikami, obuwiem czy innymi przedmiotami osobistego użytku, które mogą być nośnikiem wirusa. Dbanie o higienę osobistą, w tym regularne mycie rąk, jest zawsze dobrym nawykiem.
Utrzymywanie skóry w dobrej kondycji jest równie ważne. Zdrowa, nawilżona skóra jest mniej podatna na mikrourazy, które stanowią „drzwi” dla wirusa. Warto unikać nadmiernego wysuszania skóry, a w razie potrzeby stosować kremy nawilżające. W przypadku dzieci, które często mają tendencję do drapania i przenoszenia infekcji, ważne jest uczenie ich zasad higieny i unikanie kontaktu z istniejącymi kurzajkami. Wzmocnienie ogólnej odporności organizmu poprzez zdrową dietę, odpowiednią ilość snu i aktywność fizyczną również odgrywa istotną rolę w zapobieganiu infekcjom.
Kiedy należy skonsultować się z lekarzem w sprawie kurzajek
Choć wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których niezbędna jest konsultacja lekarska. Wczesne rozpoznanie i odpowiednie leczenie mogą zapobiec rozprzestrzenianiu się infekcji i uniknąć powikłań. Lekarz, zazwyczaj dermatolog, będzie w stanie prawidłowo zdiagnozować zmianę i dobrać najskuteczniejszą metodę terapii.
Szczególną uwagę należy zwrócić na kurzajki, które szybko rosną, zmieniają kolor, kształt lub zaczynają krwawić. Takie zmiany mogą wskazywać na coś więcej niż tylko zwykłą infekcję wirusową i wymagają dokładnej diagnostyki, aby wykluczyć inne, poważniejsze schorzenia skórne. Jeśli kurzajka jest bardzo bolesna, utrudnia codzienne funkcjonowanie, na przykład chodzenie w przypadku brodawek podeszwowych, również warto zasięgnąć porady specjalisty.
Należy również skonsultować się z lekarzem w przypadku, gdy kurzajki pojawiają się u niemowląt i małych dzieci, u osób z osłabioną odpornością (np. po chemioterapii, z HIV/AIDS, po przeszczepach narządów), a także w przypadku, gdy zmiany są liczne lub trudne do odróżnienia od innych schorzeń skórnych, takich jak znamiona czy infekcje grzybicze. Lekarz może zlecić dodatkowe badania, a także zaproponować metody leczenia, takie jak krioterapię, elektrokoagulacja, laserowe usuwanie kurzajek, czy miejscowe stosowanie silniejszych preparatów.
„`