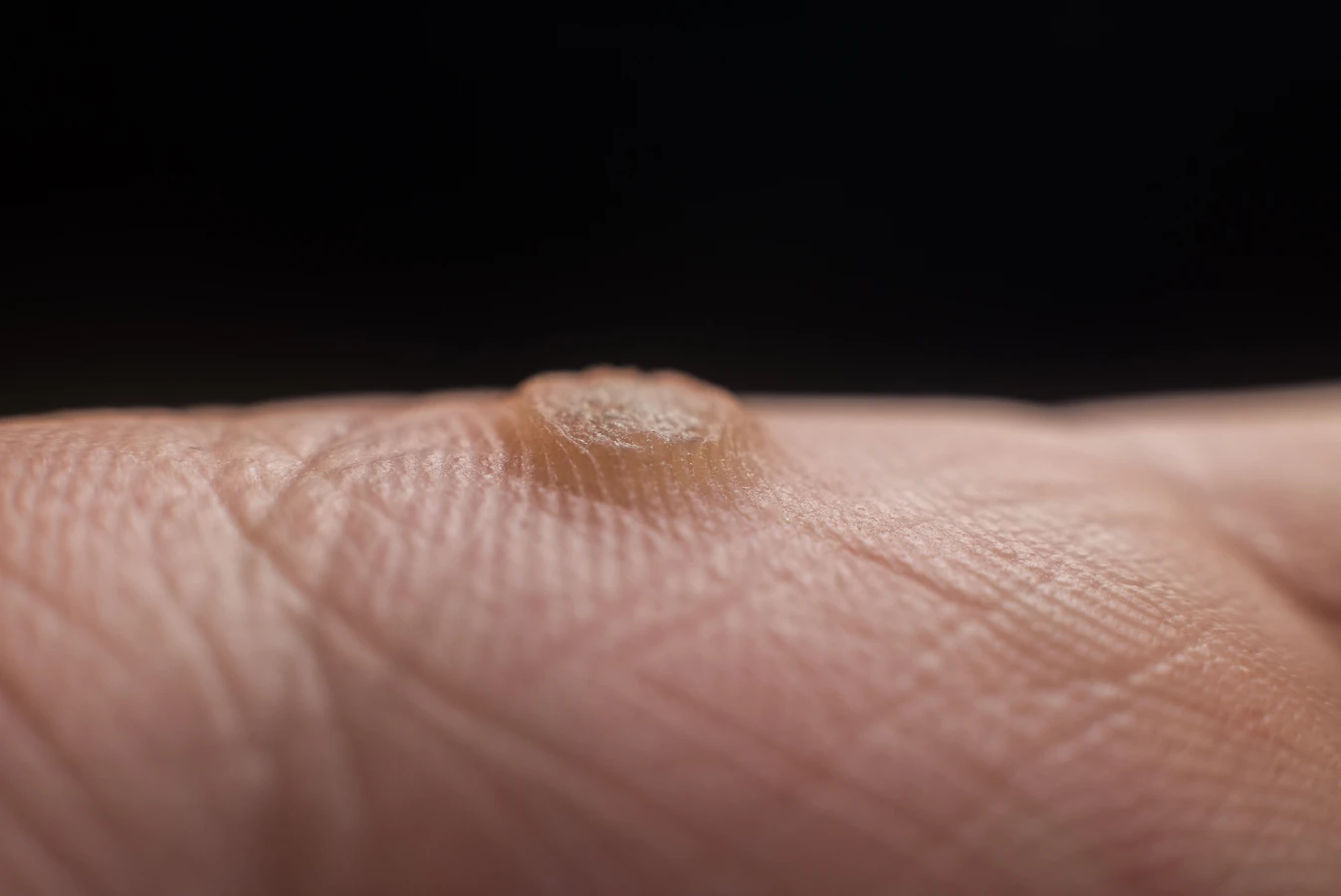
Kurzajki, znane również jako brodawki wirusowe, to powszechny problem dermatologiczny, który dotyka osoby w każdym wieku. Choć zazwyczaj niegroźne, mogą stanowić defekt estetyczny i powodować dyskomfort, zwłaszcza gdy pojawiają się w miejscach narażonych na ucisk lub otarcia. Zrozumienie przyczyn ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Brodawki wirusowe wywoływane są przez wirus brodawczaka ludzkiego (HPV – Human Papillomavirus). Wirus ten istnieje w wielu odmianach, a każda z nich ma tendencję do infekowania określonych obszarów skóry i wywoływania specyficznych typów brodawek. Zarażenie następuje najczęściej przez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z przedmiotami, na których wirus się znajduje, takimi jak ręczniki, obuwie czy podłogi wspólnych pryszniców i basenów.
Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, co sprawia, że często trudno jest jednoznacznie wskazać moment i źródło zarażenia. Wirus HPV preferuje wilgotne i ciepłe środowisko, dlatego miejsca takie jak baseny, sauny, siłownie czy szatnie są szczególnie sprzyjające jego rozprzestrzenianiu się. Niewielkie uszkodzenia naskórka, zadrapania czy otarcia stanowią dla wirusa „wrotne drzwi”, ułatwiając mu wniknięcie w głąb skóry. Układ odpornościowy odgrywa znaczącą rolę w walce z wirusem; u osób z silną odpornością infekcja może przebiegać bezobjawowo lub zostać szybko zwalczona przez organizm. Natomiast u osób z osłabioną odpornością, na przykład po przebytych chorobach, w trakcie terapii immunosupresyjnej lub u dzieci, kurzajki mogą pojawiać się częściej i być trudniejsze do usunięcia.
Rozpoznanie kurzajek zazwyczaj nie sprawia trudności. Najczęściej przybierają postać niewielkich, twardych grudek o nierównej, brodawkowatej powierzchni. Mogą być cieliste, białawe, szare, a czasem nawet ciemniejsze. W zależności od lokalizacji, kurzajki mogą być bolesne, zwłaszcza gdy uciskają na nerwy, co jest częste w przypadku brodawek na stopach (tzw. kurzajki podeszwowe). Niekiedy można zaobserwować w nich drobne, czarne punkciki, które są w rzeczywistości zatkanymi naczyniami krwionośnymi. Warto odróżnić kurzajki od innych zmian skórnych, takich jak odciski czy modzele, które zazwyczaj mają gładką powierzchnię i nie są wywołane przez wirusa. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem dermatologiem, który postawi właściwą diagnozę i zaleci odpowiednią metodę leczenia.
Czynniki sprzyjające pojawianiu się kurzajek na dłoniach i stopach
Kurzajki, będące manifestacją infekcji wirusem brodawczaka ludzkiego, często lokalizują się w miejscach szczególnie narażonych na kontakt z patogenem oraz na uszkodzenia naskórka. Dłonie i stopy, ze względu na swoją funkcję i ekspozycję, należą do najczęstszych rejonów występowania tych zmian. Wilgotne środowisko, takie jak baseny, sauny, czy miejsca publicznych natrysków, stwarza idealne warunki do przetrwania i rozprzestrzeniania się wirusa HPV. W takich miejscach łatwo o kontakt ze skórą zainfekowaną lub z powierzchniami, na których wirus się znajduje. Niewidoczne gołym okiem uszkodzenia naskórka, takie jak drobne skaleczenia, otarcia czy pęknięcia skóry, stanowią bramę dla wirusa, ułatwiając mu wniknięcie w głębsze warstwy skóry. Szczególnie narażone są osoby, które często korzystają z tych miejsc, np. sportowcy, pływacy czy osoby pracujące w warunkach podwyższonej wilgotności.
Kolejnym istotnym czynnikiem jest osłabienie układu odpornościowego. Silny system immunologiczny potrafi skutecznie zwalczać wirusa HPV, zapobiegając rozwojowi brodawek lub ograniczając ich liczbę i rozmiar. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, niedożywienia, stresu, przyjmowania leków immunosupresyjnych lub po prostu ze względu na wiek (bardzo małe dzieci i osoby starsze), są bardziej podatne na infekcję i rozwój kurzajek. Warto podkreślić, że nawet niewielkie urazy mechaniczne, takie jak chodzenie boso po nierównym podłożu czy noszenie niewygodnego obuwia, mogą prowadzić do mikrouszkodzeń skóry stóp, co zwiększa ryzyko zakażenia. U dzieci, które często bawią się na podłogach, dotykają różnych powierzchni, a następnie odruchowo dotykają swojej buzi czy nosa, ryzyko przeniesienia wirusa jest znacznie wyższe.
Poza czynnikami środowiskowymi i ogólnoustrojowymi, znaczenie ma również indywidualna podatność na infekcje HPV. Niektóre osoby, mimo ekspozycji na wirusa, nigdy nie rozwijają brodawek, podczas gdy inne są bardziej podatne. Nadmierne pocenie się, zwłaszcza stóp, może dodatkowo sprzyjać utrzymywaniu się wilgoci na skórze, co ułatwia wirusowi przetrwanie i namnażanie. Ważne jest, aby dbać o higienę osobistą, unikać chodzenia boso w miejscach publicznych, a także stosować odpowiednią pielęgnację skóry, która zapobiegnie jej nadmiernemu wysuszeniu lub pękaniu. W przypadku zauważenia pierwszych zmian, istotne jest szybkie podjęcie działań, aby zapobiec ich rozprzestrzenianiu się na inne części ciała lub zarażeniu innych osób.
Od czego kurzajki na twarzy i innych delikatnych obszarach ciała
Kurzajki mogą pojawiać się nie tylko na dłoniach i stopach, ale również na twarzy, szyi, a nawet w okolicach narządów płciowych, co jest szczególnie uciążliwe i często wymaga specjalistycznego podejścia. Brodawki na twarzy mogą być wywoływane przez te same typy wirusa HPV, co te na innych częściach ciała, choć istnieją również specyficzne odmiany HPV predysponujące do zmian w tych wrażliwych miejscach. Głównym mechanizmem zakażenia jest kontakt bezpośredni ze skórą osoby zainfekowanej lub dotykanie zainfekowanych powierzchni, a następnie przenoszenie wirusa na twarz. Dzieci, ze względu na częste dotykanie twarzy rękami, które miały kontakt z wirusem na przykład na placu zabaw, są szczególnie narażone na rozwój kurzajek na twarzy.
Częste dotykanie, drapanie lub pocieranie zmian skórnych może prowadzić do ich rozprzestrzeniania się na inne obszary. Na przykład, wyciskanie pojedynczej kurzajki może spowodować rozsiew wirusa wzdłuż linii naczyń limfatycznych lub uszkodzonych miejsc na skórze, prowadząc do powstania nowych zmian. Szczególną ostrożność należy zachować w przypadku brodawek zlokalizowanych w okolicach oczu lub ust, gdzie ryzyko podrażnienia i powikłań jest większe. W takich przypadkach samoleczenie jest zdecydowanie odradzane, a konieczna jest konsultacja z lekarzem.
Czynniki osłabiające odporność organizmu odgrywają kluczową rolę w powstawaniu kurzajek na twarzy i innych delikatnych obszarach. Osoby zmagające się z chorobami przewlekłymi, niedoborami żywieniowymi, przewlekłym stresem lub przyjmujące leki immunosupresyjne mają znacznie większe ryzyko rozwoju brodawek w tych widocznych i wrażliwych miejscach. Dodatkowo, uszkodzenia skóry, nawet te niewielkie, spowodowane na przykład goleniem, depilacją czy zabiegami kosmetycznymi, mogą ułatwić wirusowi HPV wniknięcie w skórę. Warto również pamiętać o tzw. auto-inokulacji, czyli przenoszeniu wirusa z jednej części ciała na inną podczas np. golenia lub drapania.
Kurzajki na twarzy i szyi mogą przybierać różne formy: od płaskich, nieznacznie wyniesionych zmian, po bardziej szorstkie, brodawkowate narośla. Mogą być powodem kompleksów i obniżonej samooceny, dlatego ich leczenie jest często priorytetem. W przypadku brodawek na twarzy, wybór metody leczenia powinien uwzględniać nie tylko skuteczność, ale także ryzyko powstania blizn i przebarwień, dlatego tak ważne jest, aby terapię prowadził doświadczony specjalista. Niekiedy kurzajki na twarzy mogą być mylone z innymi zmianami skórnymi, dlatego prawidłowa diagnoza przez dermatologa jest kluczowa.
Od czego kurzajki u dzieci i jak im pomóc poradzić sobie z problemem
Kurzajki, czyli brodawki wirusowe, są częstym problemem w populacji dziecięcej. Dzieci, z natury swojej aktywności i ciekawości świata, często mają kontakt z wirusem brodawczaka ludzkiego (HPV), który jest ich przyczyną. Podatność dzieci na infekcje jest wyższa z kilku powodów. Po pierwsze, ich układ odpornościowy często nie jest jeszcze w pełni rozwinięty i nie jest w stanie tak skutecznie zwalczać wirusów, jak u dorosłych. Po drugie, dzieci często bawią się na podłogach, w piaskownicach, na placach zabaw, a także korzystają z publicznych szatni i basenów, gdzie ryzyko kontaktu z wirusem jest znacząco podwyższone. Drobne skaleczenia, otarcia czy zadrapania, które są nieodłącznym elementem dziecięcych zabaw, stanowią dla wirusa łatwą drogę wejścia do organizmu.
Zarażenie może nastąpić przez bezpośredni kontakt ze skórą dziecka, które ma kurzajki, lub przez kontakt z przedmiotami zanieczyszczonymi wirusem, takimi jak zabawki, ręczniki, czy obuwie. Charakterystyczne dla dzieci jest również częste dotykanie różnych powierzchni, a następnie odruchowe dotykanie buzi, nosa czy oczu, co sprzyja przenoszeniu wirusa na te wrażliwe obszary. Warto podkreślić, że nie każde dziecko, które ma kontakt z wirusem, rozwinie kurzajki. Dużo zależy od indywidualnej odporności dziecka oraz od typu wirusa, z którym miało kontakt. Niektóre szczepy HPV są bardziej zjadliwe i łatwiej wywołują zmiany skórne.
Kluczowe w przypadku kurzajek u dzieci jest odpowiednie podejście do leczenia i zapobiegania. Przede wszystkim, należy unikać samodzielnego wycinania czy wyrywania brodawek, co może prowadzić do ich rozprzestrzeniania się, zakażenia bakteryjnego, a nawet powstania blizn. W pierwszej kolejności zaleca się konsultację z lekarzem pediatrą lub dermatologiem, który oceni rodzaj i zaawansowanie zmian oraz zaproponuje najbezpieczniejsze i najskuteczniejsze metody leczenia. Dostępne są preparaty do stosowania miejscowego, takie jak maści czy lakiery, które zawierają substancje keratolityczne, mające na celu stopniowe usuwanie zrogowaciałej tkanki brodawki.
Wsparcie dla dziecka w procesie leczenia jest niezwykle ważne. Należy wytłumaczyć mu, czym są kurzajki i dlaczego trzeba je leczyć, jednocześnie starając się nie wzbudzać nadmiernego lęku. Edukacja na temat higieny jest również kluczowa – nauczenie dziecka, aby nie drapało i nie dotykało kurzajek, a także częste mycie rąk, może pomóc w zapobieganiu rozprzestrzeniania się infekcji. Warto również zadbać o ogólną kondycję dziecka, wspierając jego układ odpornościowy poprzez zdrową dietę, odpowiednią ilość snu i aktywność fizyczną na świeżym powietrzu. W niektórych przypadkach lekarz może zalecić metody fizykalne, takie jak krioterapia (zamrażanie ciekłym azotem) lub laserowe usuwanie brodawek, które są zazwyczaj skuteczne, choć mogą wymagać kilku sesji.
Od czego kurzajki i jakie są możliwości zapobiegania ich nawrotom
Kurzajki, będące wynikiem infekcji wirusem brodawczaka ludzkiego (HPV), pomimo skutecznego leczenia, mają tendencję do nawracania. Zrozumienie mechanizmów, od czego kurzajki powstają i jak wirus HPV przetrwa w organizmie, jest kluczowe do opracowania strategii zapobiegawczych. Wirus HPV może pozostawać w uśpieniu w komórkach skóry przez długi czas, a jego reaktywacja może nastąpić w momentach osłabienia odporności organizmu. Dlatego też, nawet po całkowitym usunięciu widocznych zmian, istnieje ryzyko pojawienia się nowych brodawek.
Podstawową metodą zapobiegania jest unikanie kontaktu z wirusem HPV. Oznacza to przede wszystkim dbanie o higienę osobistą, unikanie chodzenia boso w miejscach publicznych o podwyższonym ryzyku infekcji, takich jak baseny, sauny, siłownie czy publiczne prysznice. Warto nosić klapki lub specjalne obuwie w tych miejscach. Ważne jest również, aby nie dzielić się ręcznikami, ubraniami czy obuwiem z innymi osobami, zwłaszcza jeśli podejrzewamy, że mogą mieć kurzajki. Po każdym kontakcie z potencjalnie zakażonymi powierzchniami, należy dokładnie umyć ręce.
Kolejnym niezwykle istotnym elementem w zapobieganiu nawrotom kurzajek jest wzmocnienie układu odpornościowego. Silny system immunologiczny jest w stanie skuteczniej zwalczać wirusa HPV i zapobiegać jego rozwojowi. Oznacza to prowadzenie zdrowego trybu życia, który obejmuje zbilansowaną dietę bogatą w witaminy i minerały (szczególnie witaminę C, A, E oraz cynk), regularną aktywność fizyczną, odpowiednią ilość snu oraz unikanie przewlekłego stresu. W okresach zwiększonego narażenia na infekcje, na przykład w sezonie grypowym, warto rozważyć suplementację preparatami wzmacniającymi odporność, po konsultacji z lekarzem lub farmaceutą.
W przypadku osób, które często zmagają się z nawracającymi kurzajkami, lekarz dermatolog może zalecić specjalistyczne metody profilaktyki. Należą do nich między innymi szczepienia przeciwko niektórym typom wirusa HPV, które są najbardziej onkogennymi i odpowiadają za większość zmian skórnych, w tym te o charakterze brodawkowatym. Choć głównym celem tych szczepień jest profilaktyka nowotworowa, mogą one również zmniejszyć ryzyko rozwoju brodawek skórnych u osób zaszczepionych. Ponadto, lekarz może zalecić stosowanie profilaktycznych preparatów zewnętrznych, które pomagają utrzymać skórę w dobrej kondycji i zapobiegają jej pękaniu, co utrudnia wirusowi wniknięcie. Regularne oglądanie skóry i szybkie reagowanie na pojawienie się pierwszych zmian, np. poprzez zastosowanie dostępnych bez recepty preparatów przeciwbrodawkowych, również może pomóc w zapobieganiu rozprzestrzenianiu się infekcji.
Od czego kurzajki i kiedy warto udać się po profesjonalną pomoc medyczną
Chociaż kurzajki są powszechnym zjawiskiem i wiele osób próbuje leczyć je domowymi sposobami, istnieją sytuacje, w których niezbędna jest konsultacja z lekarzem. Zrozumienie, od czego kurzajki powstają, jest pierwszym krokiem do właściwego postępowania, ale wiedza o tym, kiedy szukać profesjonalnej pomocy, jest równie ważna, aby uniknąć powikłań i zapewnić skuteczność terapii. Jeśli kurzajki są liczne, szybko się rozprzestrzeniają lub powodują silny ból i dyskomfort, jest to sygnał, że domowe metody mogą okazać się niewystarczające, a wirus może być szczególnie agresywny.
Szczególną ostrożność należy zachować w przypadku zmian zlokalizowanych w miejscach wrażliwych i trudnych do samodzielnego leczenia. Brodawki na twarzy, szyi, w okolicach narządów płciowych lub w miejscach, gdzie skóra jest cienka i delikatna, wymagają uwagi specjalisty. Niewłaściwe leczenie takich zmian może prowadzić do powstania nieestetycznych blizn, przebarwień, a nawet infekcji bakteryjnych. Lekarz dermatolog dysponuje szerokim wachlarzem skutecznych i bezpiecznych metod leczenia, takich jak krioterapia (zamrażanie ciekłym azotem), elektrokoagulacja (wypalanie prądem), laseroterapia czy aplikacja specjalistycznych preparatów chemicznych o wyższym stężeniu niż dostępne bez recepty.
Kiedy pojawiają się wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem. Niektóre inne schorzenia, takie jak brodawki łojotokowe, niektóre znamiona barwnikowe, a nawet zmiany nowotworowe, mogą na pierwszy rzut oka przypominać kurzajki. Samodzielne diagnozowanie i leczenie może opóźnić właściwą terapię lub doprowadzić do pogorszenia stanu zdrowia. Lekarz, dzięki swojemu doświadczeniu i możliwości wykonania dodatkowych badań, takich jak dermatoskopia czy biopsja, jest w stanie postawić trafną diagnozę.
Warto również udać się do lekarza, jeśli mamy do czynienia z osobami o obniżonej odporności, na przykład z pacjentami po przeszczepach, osobami zakażonymi wirusem HIV, czy pacjentami onkologicznymi. U tych osób kurzajki mogą przybierać nietypowe formy, być bardziej rozległe, a ich leczenie może wymagać specjalnego podejścia, uwzględniającego stan ogólny pacjenta. W takich przypadkach kluczowe jest, aby terapia była prowadzona pod ścisłym nadzorem medycznym, aby zminimalizować ryzyko powikłań i zapewnić optymalne rezultaty. Pamiętajmy, że profesjonalna pomoc medyczna to nie tylko leczenie, ale także rzetelne informacje na temat profilaktyki i zapobiegania nawrotom, co jest niezwykle cenne w długoterminowej walce z kurzajkami.