Kurzajki, znane również jako brodawki, to powszechny problem dermatologiczny, który dotyka osoby w każdym wieku. Choć zazwyczaj niegroźne, mogą stanowić źródło dyskomfortu, bólu, a także wpływać na estetykę. Zrozumienie przyczyn ich powstawania jest kluczowe do zapobiegania infekcjom i skutecznego leczenia. W niniejszym artykule zgłębimy temat kurzajek, wyjaśniając, co leży u ich podstaw, jakie czynniki sprzyjają ich rozwojowi oraz jakie metody terapeutyczne są dostępne.
Wiele osób zastanawia się nad genezą tych nieestetycznych zmian skórnych. Odpowiedź tkwi w wirusach, a konkretnie w wirusach brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto typów tego wirusa, a każdy z nich ma tendencję do atakowania określonych obszarów skóry lub błon śluzowych. Nie wszystkie typy wirusa HPV powodują kurzajki, ale te, które to robią, potrafią być bardzo uporczywe. Infekcja wirusem HPV jest zazwyczaj nabywana przez bezpośredni kontakt ze skórą osoby zarażonej lub przez pośredni kontakt z przedmiotami zanieczyszczonymi wirusem, takimi jak ręczniki, obuwie czy podłogi w miejscach publicznych, zwłaszcza wilgotnych.
Wirus ten ma zdolność do infekowania komórek naskórka, powodując ich nadmierne namnażanie. Efektem tego procesu są charakterystyczne, uniesione zmiany skórne, które mogą przybierać różne kształty i rozmiary. Od małych, płaskich grudek, po większe, kalafiorowate narośla. Lokalizacja kurzajek również bywa zróżnicowana – mogą pojawić się na dłoniach, stopach, twarzy, a nawet w okolicach narządów płciowych, choć te ostatnie wymagają odrębnego podejścia i konsultacji medycznej. Warto podkreślić, że układ odpornościowy każdego człowieka reaguje inaczej na infekcję HPV. U niektórych osób zakażenie może przebiegać bezobjawowo, podczas gdy u innych rozwija się widoczna kurzajka.
Główne przyczyny pojawienia się kurzajek na skórze
Centralnym elementem w powstawaniu kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Te specyficzne wirusy namnażają się w komórkach naskórka, prowadząc do jego nieprawidłowego wzrostu. Gdy bariera ochronna skóry jest uszkodzona, na przykład przez drobne skaleczenia, otarcia czy pęknięcia, wirus HPV ma ułatwioną drogę do wniknięcia w głąb tkanki. Uszkodzenia te mogą być niezauważalne gołym okiem, ale stanowią idealne wrota dla patogenu.
Intymne miejsca, gdzie skóra jest cieńsza i bardziej podatna na urazy, są szczególnie narażone. Dotyczy to zwłaszcza obszarów takich jak dłonie i stopy. Na stopach kurzajki, zwane również brodawkami podeszwowymi, często rozwijają się w miejscach narażonych na ucisk podczas chodzenia, co może powodować ból i dyskomfort. Wirus HPV jest wysoce zaraźliwy i może przenosić się przez bezpośredni kontakt skóra do skóry lub przez kontakt z zanieczyszczonymi powierzchniami. Miejsca takie jak baseny, sauny, siłownie czy szatnie publiczne stanowią idealne środowisko do rozwoju i rozprzestrzeniania się wirusa ze względu na wysoką wilgotność i ciepło, które sprzyjają przetrwaniu patogenu.
System odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. Osoby z osłabionym układem immunologicznym, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub niedożywienia, są bardziej podatne na infekcje i rozwój kurzajek. Co więcej, nawet po wyleczeniu jedna osoba może być ponownie narażona na infekcję innym typem wirusa HPV lub tym samym typem w innym miejscu na ciele. Czas inkubacji wirusa, czyli okres od momentu zakażenia do pojawienia się widocznych objawów, może być bardzo zróżnicowany – od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus może powoli namnażać się w komórkach skóry, zanim wywoła widoczną zmianę.
Jak wirus HPV powoduje powstawanie kurzajek
Wirus brodawczaka ludzkiego (HPV) jest głównym sprawcą kurzajek. Po wniknięciu do organizmu, wirus atakuje komórki naskórka, czyli najbardziej zewnętrzne warstwy skóry. Mechanizm działania HPV polega na tym, że wirus integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza. Ten proces prowadzi do zaburzenia naturalnego cyklu komórkowego, powodując niekontrolowane i przyspieszone namnażanie się zainfekowanych komórek.
Efektem tego nadmiernego rozrostu komórek jest powstanie charakterystycznych, uniesionych zmian skórnych, które nazywamy kurzajkami. Budowa kurzajki jest specyficzna – jest to skupisko zainfekowanych komórek naskórka, które często mają nieregularną powierzchnię, przypominającą kalafior lub brodawkę. Wirus HPV nie przenika do głębszych warstw skóry ani do krwiobiegu, co sprawia, że kurzajki są zmianami ograniczonymi do naskórka. Jednakże, wirus potrafi przetrwać w naskórku przez długi czas, a nawet może pozostawać w stanie uśpienia, aktywując się ponownie w sprzyjających okolicznościach.
Warto zrozumieć, że różne typy wirusa HPV mają tendencję do infekowania różnych obszarów ciała. Na przykład, typy HPV-1 i HPV-4 zazwyczaj powodują brodawki zwykłe, które najczęściej pojawiają się na dłoniach i palcach. Typy HPV-2, HPV-3 i HPV-5 są często odpowiedzialne za brodawki płaskie, które są mniejsze i gładsze, a lokalizują się zwykle na twarzy i grzbietach dłoni. Brodawki podeszwowe, które pojawiają się na stopach, są często wywoływane przez typy HPV-1 i HPV-2. Znajomość tych zależności pozwala lepiej zrozumieć, dlaczego kurzajki mogą przyjmować różne formy i lokalizacje, a także dlaczego niektóre typy brodawek mogą być bardziej oporne na leczenie.
Czynniki zwiększające ryzyko rozwoju kurzajek
Choć infekcja wirusem HPV jest podstawową przyczyną powstawania kurzajek, istnieją pewne czynniki, które mogą znacząco zwiększyć ryzyko rozwoju tych nieestetycznych zmian skórnych. Jednym z kluczowych aspektów jest stan układu odpornościowego. Osoby z osłabioną odpornością, na przykład cierpiące na choroby przewlekłe, przyjmujące leki immunosupresyjne po przeszczepach narządów lub osoby zmagające się z wirusem HIV, są znacznie bardziej podatne na infekcje wirusem HPV i trudniej zwalczają wirusa, co może prowadzić do powstania licznych lub opornych na leczenie kurzajek.
Wilgotne środowisko jest kolejnym istotnym czynnikiem. Wirus HPV doskonale prosperuje w ciepłych i wilgotnych miejscach, takich jak baseny, sauny, szatnie czy sale gimnastyczne. Długotrwałe narażenie skóry na wilgoć, na przykład przez noszenie nieprzewiewnego obuwia lub przepoconych skarpet, może osłabić naturalną barierę ochronną skóry, ułatwiając wirusowi wniknięcie. Dlatego też, osoby często korzystające z obiektów sportowych lub posiadające tendencję do nadmiernego pocenia się stóp, są bardziej narażone na infekcję.
Uszkodzenia skóry stanowią bramę dla wirusa. Drobne skaleczenia, otarcia, pęknięcia skóry czy nawet zadrapania mogą stworzyć idealne warunki dla wirusa HPV do wejścia do organizmu. Szczególnie wrażliwe są miejsca takie jak okolice paznokci, gdzie naskórek jest cieńszy i łatwiejszy do uszkodzenia. Dzieci i młodzież, ze względu na swój niedojrzały układ odpornościowy i często większą ekspozycję na środowiska sprzyjające infekcjom, są grupą szczególnie narażoną na kurzajki. Warto również wspomnieć o bezpośrednim kontakcie z osobą zarażoną. Dzielenie się ręcznikami, obuwiem czy innymi przedmiotami osobistymi, które mogły mieć kontakt z kurzajkami, znacząco zwiększa ryzyko przeniesienia wirusa.
Jak rozpoznać kurzajki i kiedy należy zgłosić się do lekarza
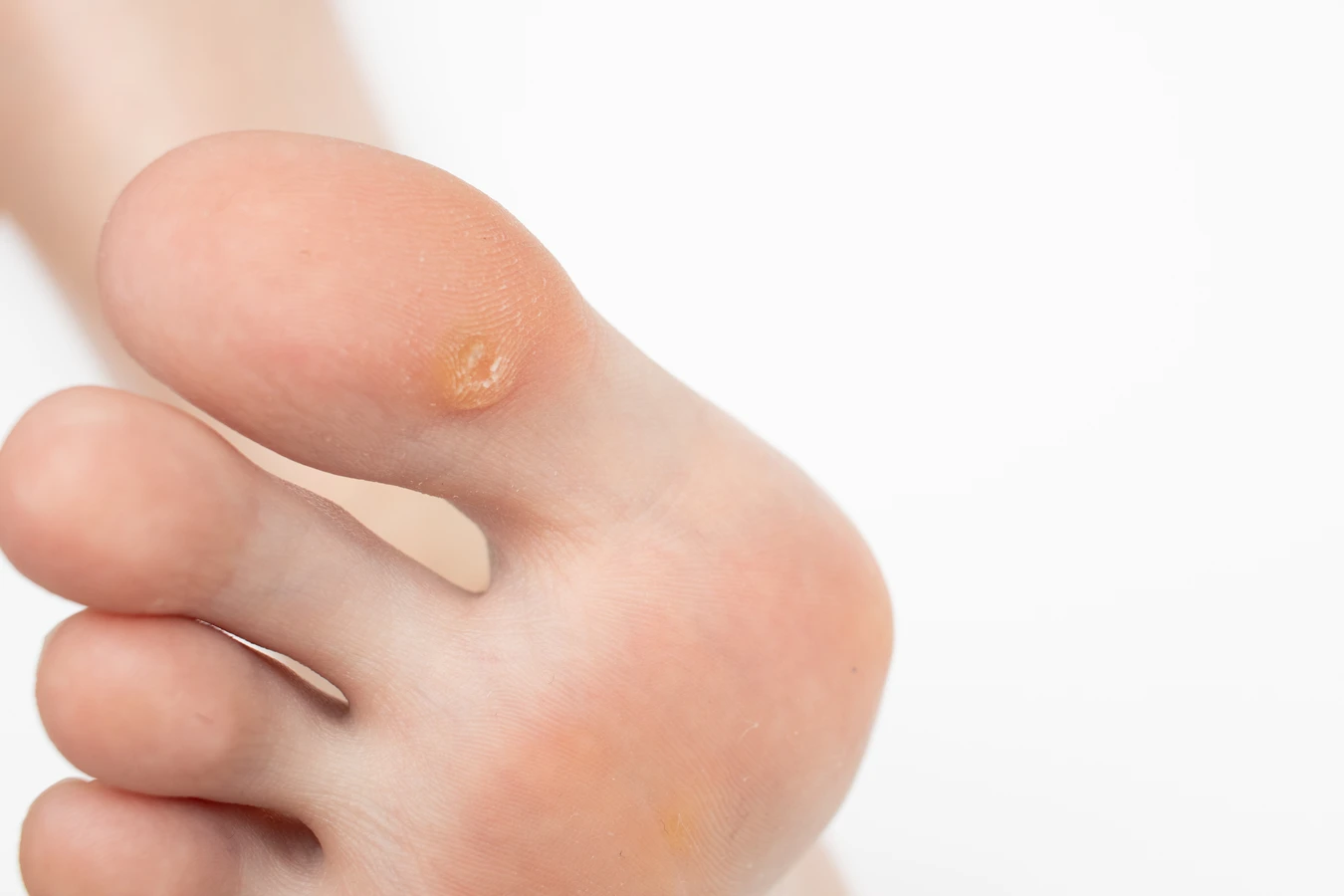
Kurzajki, zwane także brodawkami, to zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV). Zazwyczaj mają one charakterystyczny wygląd, choć mogą różnić się wielkością, kształtem i lokalizacją. Najczęściej przybierają formę niewielkich, szorstkich narośli, które mogą być lekko uniesione ponad powierzchnię skóry. Ich kolor może wahać się od cielistego, przez białawy, aż po szary lub brązowy. Czasami można zaobserwować drobne, czarne punkciki na powierzchni kurzajki – są to zatkane naczynia krwionośne, które odżywiają zmianę.
Lokalizacja kurzajek jest bardzo zróżnicowana. Najczęściej pojawiają się na dłoniach (zwłaszcza na palcach i w okolicach paznokci), stopach (zwane wtedy brodawkami podeszwowymi, mogą być bolesne podczas chodzenia), łokciach i kolanach. Mogą również występować na twarzy, szyi, a nawet w okolicach narządów płciowych (w tym przypadku mówimy o kłykcinach kończystych, które wymagają specjalistycznego leczenia). Brodawki zwykłe są zazwyczaj okrągłe, twarde i mają nierówną, brodawkowatą powierzchnię. Brodawki płaskie są mniejsze, gładsze i lekko wyniesione, często występują w większej liczbie. Brodawki podeszwowe rosną do wewnątrz skóry, powodując nacisk i ból przy chodzeniu, a ich powierzchnia może być pokryta zrogowaciałym naskórkiem.
Choć większość kurzajek jest niegroźna i można je leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konieczna jest konsultacja lekarska. Należy zgłosić się do lekarza, jeśli:
- Zmiana jest bardzo bolesna, krwawi lub wykazuje oznaki infekcji (zaczerwienienie, obrzęk, ropna wydzielina).
- Kurzajki pojawiają się w dużej liczbie, szybko się rozprzestrzeniają lub nawracają pomimo leczenia.
- Zmiana ma nietypowy wygląd (np. jest bardzo ciemna, nieregularna, szybko rośnie), co może sugerować inne schorzenie skórne, w tym czerniaka.
- Kurzajki zlokalizowane są w okolicy narządów płciowych – w tym przypadku konieczna jest konsultacja z ginekologiem lub urologiem.
- Pacjent ma osłabiony układ odpornościowy (np. z powodu choroby przewlekłej, przyjmowania leków immunosupresyjnych) i pojawiły się u niego kurzajki.
- Domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach.
Lekarz dermatolog będzie w stanie prawidłowo zdiagnozować zmianę i dobrać odpowiednią metodę leczenia, która może obejmować zamrażanie (krioterapia), elektrokoagulację, laseroterapię lub aplikację silniejszych środków farmakologicznych.
Metody leczenia kurzajek oparte na wiedzy medycznej
Leczenie kurzajek, wywoływanych przez wirusa brodawczaka ludzkiego (HPV), opiera się na kilku strategiach, których celem jest zniszczenie zainfekowanych komórek lub pobudzenie układu odpornościowego do walki z wirusem. Wybór metody zależy od lokalizacji, wielkości, liczby kurzajek, a także indywidualnej reakcji pacjenta. Ważne jest, aby pamiętać, że leczenie może być długotrwałe, a nawroty są możliwe.
Jedną z najczęściej stosowanych metod jest krioterapia, czyli wymrażanie kurzajki ciekłym azotem. Zabieg ten powoduje zniszczenie zainfekowanych komórek poprzez ich zamrożenie. Po zabiegu tworzy się pęcherz, a następnie martwa tkanka odpada. Krioterapia może wymagać kilku powtórzeń w odstępach kilku tygodni. Inną popularną metodą jest elektrokoagulacja, która polega na usunięciu kurzajki za pomocą prądu elektrycznego. Jest to zabieg skuteczny, ale może pozostawić bliznę.
Laseroterapia to kolejna nowoczesna metoda leczenia, która wykorzystuje wiązkę lasera do precyzyjnego niszczenia zainfekowanej tkanki. Jest to często stosowane w przypadku trudnych do usunięcia lub nawracających kurzajek. W niektórych przypadkach lekarz może zalecić chirurgiczne wycięcie kurzajki, szczególnie jeśli jest ona duża lub głęboko osadzona. Metoda ta jest skuteczna, ale wiąże się z ryzykiem pozostawienia blizny.
Leczenie farmakologiczne obejmuje stosowanie preparatów miejscowych, które zawierają substancje keratolityczne, takie jak kwas salicylowy czy mocznik. Działają one poprzez zmiękczanie i złuszczanie naskórka, stopniowo usuwając kurzajkę. W bardziej opornych przypadkach lekarz może przepisać preparaty zawierające pochodne podofiliny lub inhibitory kalcyneuryny, które mają działanie przeciwwirusowe lub immunomodulujące. Czasami stosuje się również immunoterapię, która polega na stymulacji układu odpornościowego do rozpoznania i zwalczania wirusa HPV.
Zapobieganie kurzajkom poprzez higienę i profilaktykę
Skuteczne zapobieganie kurzajkom, wywoływanym przez wirusa brodawczaka ludzkiego (HPV), opiera się przede wszystkim na przestrzeganiu zasad higieny osobistej oraz unikaniu sytuacji sprzyjających infekcji. Kluczowe jest unikanie bezpośredniego kontaktu z osobami posiadającymi widoczne kurzajki. Należy również pamiętać o niekorzystaniu ze wspólnych ręczników, obuwia czy innych przedmiotów osobistych, które mogły mieć kontakt z zainfekowaną skórą.
Szczególną uwagę należy poświęcić higienie w miejscach publicznych, gdzie wirus HPV może łatwo przetrwać. Miejsca takie jak baseny, sauny, szatnie, siłownie czy sale gimnastyczne to idealne środowisko dla wirusa ze względu na wysoką wilgotność i ciepło. W tych miejscach zaleca się noszenie obuwia ochronnego, na przykład klapek, aby chronić stopy przed bezpośrednim kontaktem z zanieczyszczonymi powierzchniami. Po skorzystaniu z takich obiektów, należy dokładnie umyć i osuszyć stopy.
Utrzymywanie skóry w dobrej kondycji jest również istotne. Zawsze staraj się zapobiegać skaleczeniom, otarciom i pęknięciom skóry, ponieważ uszkodzona skóra stanowi łatwiejszą drogę dla wirusa do wniknięcia w organizm. W przypadku drobnych ran, należy je natychmiast oczyścić i zabezpieczyć odpowiednim opatrunkiem. Osoby z tendencją do nadmiernego pocenia się stóp powinny wybierać przewiewne obuwie i skarpetki wykonane z naturalnych materiałów, które pomagają utrzymać skórę suchą. Regularna zmiana skarpetek jest również zalecana. Dbanie o ogólną kondycję organizmu i wzmacnianie układu odpornościowego poprzez zdrową dietę, odpowiednią ilość snu i regularną aktywność fizyczną również może pomóc w zapobieganiu infekcjom wirusowym, w tym HPV.