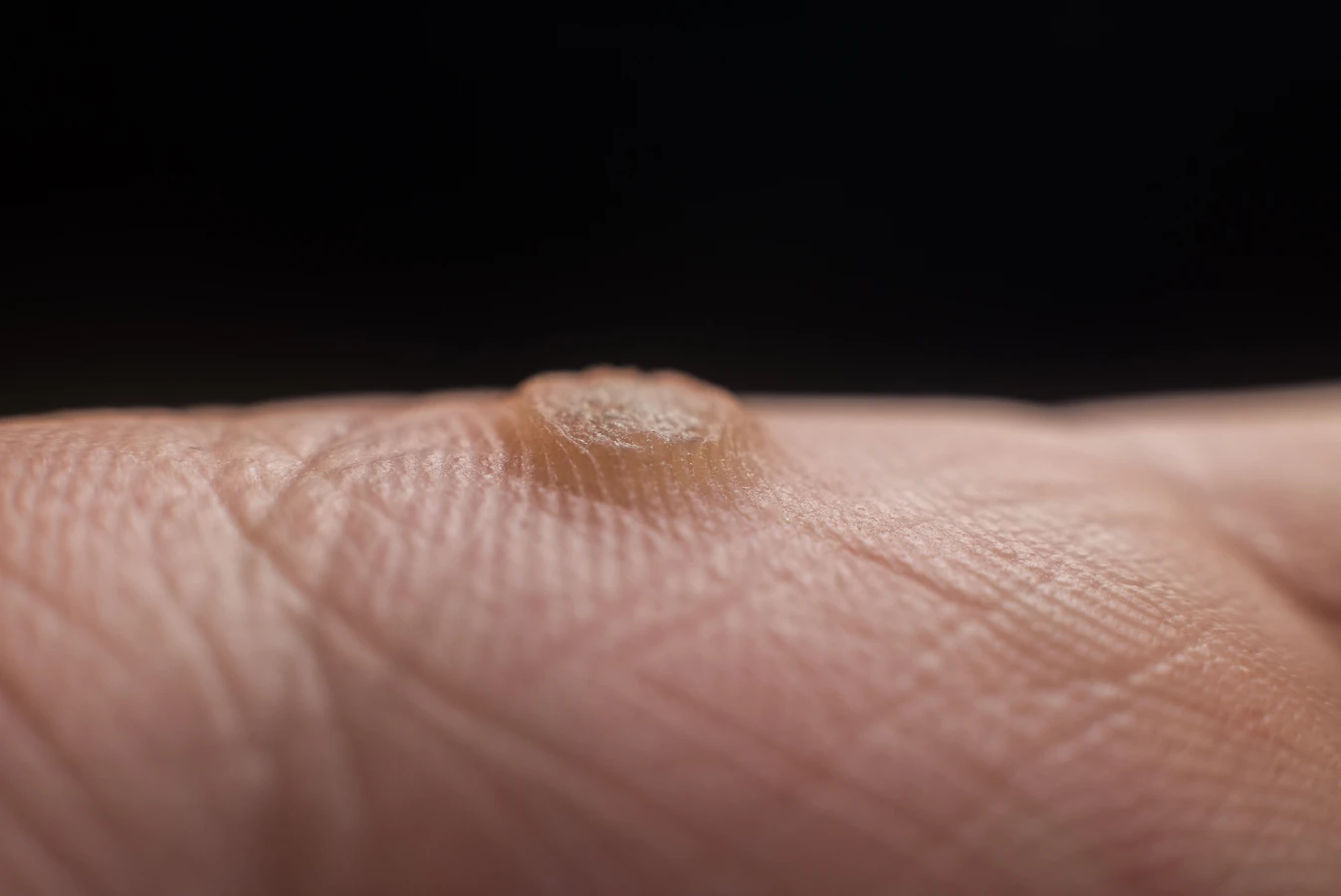
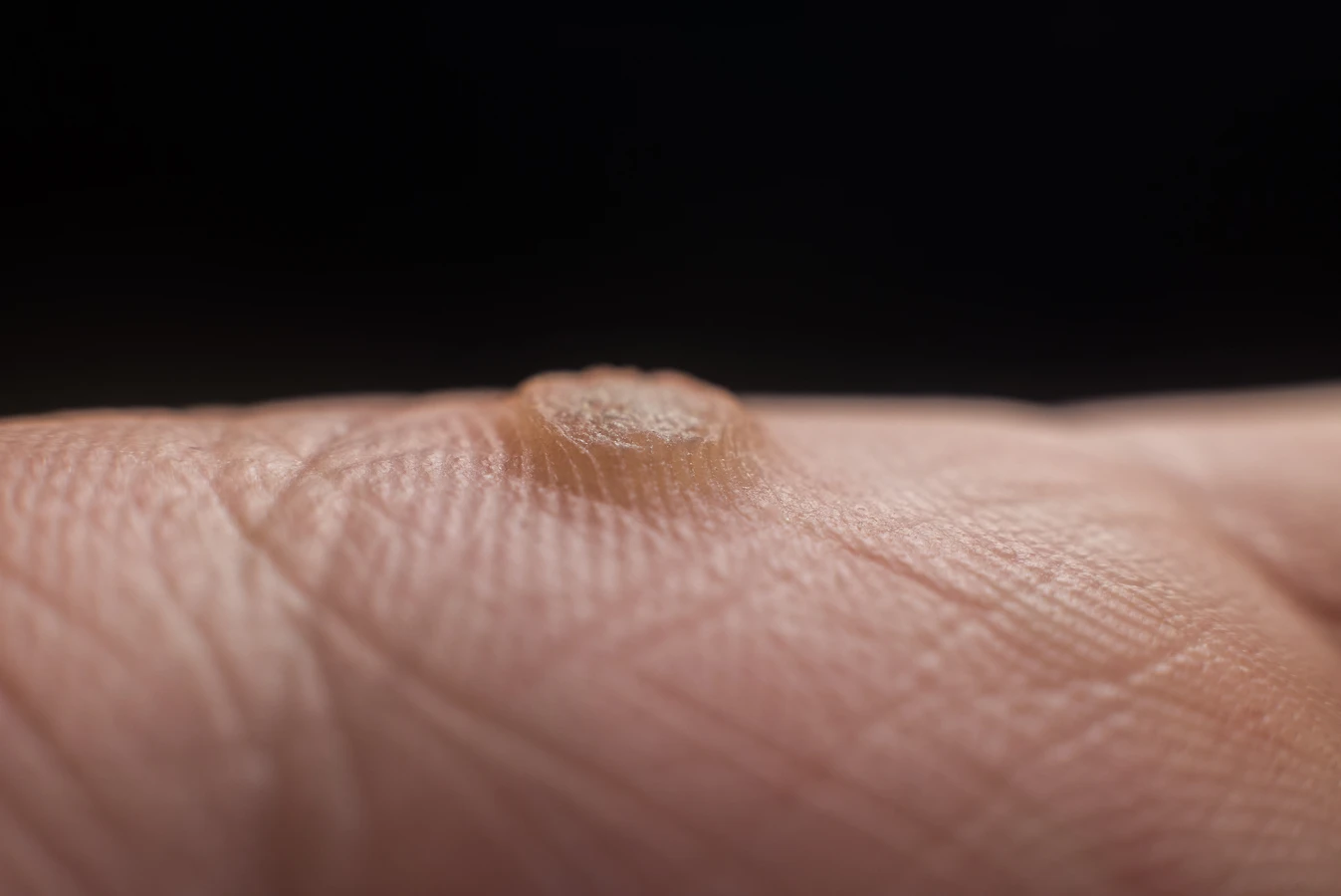
Kurzajki, znane również jako brodawki, to powszechnie występujące zmiany skórne, które wywołują u wielu osób dyskomfort i niepokój. Ich pojawienie się często wiąże się z pytaniem: od czego robią się kurzajki? Odpowiedź leży przede wszystkim w infekcji wirusowej. Głównym winowajcą jest wirus brodawczaka ludzkiego (HPV – Human Papillomavirus). Wirus ten jest bardzo rozpowszechniony i istnieje ponad 100 jego typów, z których wiele może prowadzić do rozwoju różnych rodzajów brodawek.
Wirus HPV przenosi się przez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zakażonymi powierzchniami. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych zmian, może być różny – od kilku tygodni do nawet kilku miesięcy. Wirus najłatwiej wnika do organizmu przez drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia czy pęknięcia skóry. Właśnie dlatego miejsca narażone na wilgoć i uszkodzenia, takie jak dłonie, stopy czy okolice paznokci, są bardziej podatne na infekcję.
Czynnikami sprzyjającymi rozwojowi kurzajek są również osłabienie układu odpornościowego. Gdy organizm jest w dobrej kondycji, jego system obronny skutecznie radzi sobie z wirusem, zapobiegając jego namnażaniu się i rozwojowi zmian skórnych. Jednak w przypadku obniżonej odporności – na przykład w wyniku choroby, stresu, niedoboru snu czy przyjmowania leków immunosupresyjnych – wirus HPV ma większe szanse na przetrwanie i wywołanie infekcji. Dzieci i młodzież, których układ odpornościowy wciąż się rozwija, są często bardziej podatne na zakażenie wirusem HPV i rozwój kurzajek.
Jakie czynniki sprzyjają zakażeniu wirusem HPV wywołującym kurzajki?
Zrozumienie mechanizmu powstawania kurzajek wymaga zgłębienia czynników, które ułatwiają wirusowi HPV zasiedlenie organizmu i wywołanie zmian skórnych. Od czego robią się kurzajki w kontekście środowiska i stylu życia? Wirus HPV jest niezwykle odporny i potrafi przetrwać na różnych powierzchniach, zwłaszcza w wilgotnym i ciepłym środowisku. Miejsca publiczne, takie jak baseny, sauny, szatnie, siłownie czy sale gimnastyczne, stanowią potencjalne źródło zakażenia. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko kontaktu z wirusem, szczególnie na stopach, gdzie skóra jest często narażona na mikrourazy.
Przenoszenie wirusa może odbywać się również poprzez bezpośredni kontakt skóra do skóry. Dotyczy to nie tylko kontaktu z osobą zakażoną, ale także samoinokulacji, czyli przenoszenia wirusa z jednej części ciała na inną. Na przykład, jeśli ktoś ma kurzajkę na palcu, a następnie dotknie nią innej części ciała, może tam dojść do rozwoju nowej zmiany. Drapanie, skubanie czy obgryzanie brodawek może dodatkowo rozpowszechniać wirusa.
Nie bez znaczenia są również czynniki indywidualne. Osoby cierpiące na nadmierną potliwość stóp (hiperhydroza) mogą być bardziej narażone na rozwój kurzajek podeszwowych, ponieważ wilgotne środowisko sprzyja namnażaniu się wirusa. Podobnie, osoby z problemami skórnymi, takimi jak egzema czy łuszczyca, które prowadzą do naruszenia bariery ochronnej naskórka, są bardziej podatne na infekcje wirusowe, w tym HPV. Długotrwałe noszenie nieprzepuszczającego powietrza obuwia również może tworzyć idealne warunki do rozwoju kurzajek na stopach.
Dla kogo kurzajki stanowią szczególne zagrożenie i dlaczego?
Choć kurzajki mogą pojawić się u każdego, istnieją grupy osób, dla których te niegroźne zazwyczaj zmiany skórne mogą stanowić większe wyzwanie. Pytanie, od czego robią się kurzajki w tych specyficznych przypadkach, kieruje nas ku czynnikom związanym ze stanem zdrowia i stylem życia. Przede wszystkim, osoby z obniżoną odpornością stanowią grupę ryzyka. Dotyczy to pacjentów po przeszczepach narządów, osób zakażonych wirusem HIV, a także osób przyjmujących leki immunosupresyjne z powodu chorób autoimmunologicznych lub po chemioterapii. U tych pacjentów wirus HPV może wykazywać większą aktywność, prowadząc do rozwoju liczniejszych, trudniejszych do leczenia brodawek, a w rzadkich przypadkach nawet do zmian o charakterze nowotworowym, szczególnie w przypadku niektórych typów wirusa.
Dzieci i młodzież, jak już wspomniano, są bardziej podatne na zakażenie, ponieważ ich układ immunologiczny wciąż się kształtuje i nie zawsze jest w stanie skutecznie zwalczyć wirusa. Ich skóra jest również delikatniejsza i łatwiej ulega mikrourazom, co ułatwia wirusowi wniknięcie. W przedszkolach i szkołach, gdzie kontakt z innymi dziećmi jest intensywny, wirus może łatwo się rozprzestrzeniać. Rodzice powinni zwracać uwagę na higienę rąk swoich pociech i edukować je na temat unikania kontaktu z nieznanymi zmianami skórnymi.
Osoby pracujące w zawodach, które narażają je na stały kontakt z wodą lub wilgocią, takie jak pracownicy basenów, saun czy osoby wykonujące prace fizyczne w trudnych warunkach, również mogą być bardziej podatne. Długotrwałe moczenie skóry osłabia jej naturalną barierę ochronną, co ułatwia wnikanie wirusów. W takich sytuacjach szczególne znaczenie ma odpowiednia higiena i stosowanie środków ochronnych, jeśli to możliwe.
Kiedy kurzajki stają się problemem wymagającym leczenia medycznego?
Chociaż większość kurzajek jest niegroźna i może samoistnie ustąpić, istnieją sytuacje, w których konieczna jest konsultacja z lekarzem i podjęcie leczenia. Pytanie brzmi: od czego robią się kurzajki, które wymagają interwencji medycznej? Przede wszystkim, jeśli zmiany skórne budzą wątpliwości co do ich charakteru – np. są nietypowo duże, szybko rosną, zmieniają kolor, krwawią lub są bolesne – należy je skonsultować z dermatologiem. Mogą one bowiem imitować inne, bardziej poważne schorzenia skórne, w tym zmiany nowotworowe.
Kurzajki, które znacząco wpływają na jakość życia pacjenta, również wymagają interwencji. Dotyczy to zwłaszcza brodawek zlokalizowanych w miejscach drażliwych, takich jak twarz, dłonie czy okolice intymne. Brodawki na stopach, zwłaszcza te głębokie (tzw. kurzajki mozaikowe lub kurzajki podeszwowe), mogą powodować silny ból podczas chodzenia, utrudniając codzienne funkcjonowanie. W takich przypadkach, poza leczeniem, lekarz może zastosować metody mające na celu złagodzenie dolegliwości bólowych.
Szczególną ostrożność należy zachować u osób z osłabionym układem odpornościowym. U tych pacjentów nawet pozornie niegroźne kurzajki mogą stać się problemem, prowadząc do rozległych zmian i trudności w leczeniu. W takich przypadkach lekarz oceni sytuację i dobierze najbezpieczniejszą i najskuteczniejszą metodę terapii, często wspomagając jednocześnie układ odpornościowy pacjenta.
W jaki sposób wirus brodawczaka ludzkiego wywołuje kurzajki na skórze?
Wirus brodawczaka ludzkiego (HPV) jest głównym sprawcą kurzajek. Mechanizm jego działania jest złożony i polega na specyficznym wpływie na komórki naskórka. Pytanie, od czego robią się kurzajki, prowadzi nas do zrozumienia, jak wirus ingeruje w procesy komórkowe. Po wniknięciu do organizmu, najczęściej przez drobne uszkodzenia naskórka, wirus HPV infekuje komórki warstwy podstawnej naskórka.
Wirus HPV wykorzystuje maszynerię komórkową gospodarza do własnej replikacji. Integruje swój materiał genetyczny (DNA) z DNA komórek zakażonych lub pozostaje w nich w formie episomalnej (niezależnej od chromosomów gospodarza). Wirus preferuje namnażanie się w komórkach znajdujących się w procesie różnicowania, które migrują ku powierzchni skóry. To właśnie tam dochodzi do produkcji nowych cząstek wirusowych.
Efektem zakażenia jest nadmierna proliferacja (nadmierne namnażanie) komórek naskórka oraz zaburzenie procesu ich różnicowania. Komórki te stają się grubsze, tworząc charakterystyczną, grudkowatą strukturę brodawki. Wirus HPV może również wpływać na produkcję keratyny, białka budującego naskórek, co może prowadzić do jego zrogowacenia i tworzenia się twardej powierzchni kurzajki. Różne typy wirusa HPV mają tendencję do infekowania różnych obszarów ciała i wywoływania specyficznych rodzajów brodawek. Na przykład, typy HPV 1 i 2 często powodują kurzajki zwykłe na dłoniach i stopach, podczas gdy inne typy mogą być odpowiedzialne za brodawki płciowe.
Jakie są najczęstsze rodzaje kurzajek i od czego się różnią?
Kurzajki, mimo że wywoływane przez ten sam rodzaj wirusa (HPV), mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele. Zrozumienie tych różnic pozwala lepiej odpowiedzieć na pytanie, od czego robią się kurzajki danego typu. Najczęściej spotykane są:
* **Kurzajki zwykłe (verrucae vulgares)**: Są to najbardziej powszechne brodawki, zazwyczaj o chropowatej, twardej powierzchni i nierównym kształcie. Najczęściej pojawiają się na palcach, dłoniach i kolanach. Mogą być pojedyncze lub tworzyć skupiska. Ich pojawienie się jest często związane z zadrapaniem lub skaleczeniem naskórka.
* **Kurzajki podeszwowe (verrucae plantares)**: Lokalizują się na podeszwach stóp, często w miejscach narażonych na ucisk podczas chodzenia. Mogą być bardzo bolesne, ponieważ rosną do wewnątrz, a ich powierzchnia często pokryta jest zrogowaciałym naskórkiem, który utrudnia obserwację charakterystycznych dla brodawek punktów (tzw. czarne punkty, będące zatrzymanymi naczyniami krwionośnymi). Kurzajki podeszwowe mogą występować pojedynczo (kurzajka mozaikowa) lub tworzyć większe grupy.
* **Kurzajki płaskie (verrucae planae)**: Charakteryzują się gładką, płaską powierzchnią i często występują w grupach. Najczęściej pojawiają się na twarzy, grzbietach dłoni i przedramionach. U dzieci mogą mieć kolor skóry, podczas gdy u dorosłych mogą być lekko żółtawe lub brązowe.
* **Brodawek nitkowatych (verrucae filiformes)**: Są to cienkie, wydłużone narośla, które najczęściej pojawiają się w okolicy ust, na szyi i powiekach. Mogą być drażniące i łatwo ulegać uszkodzeniom. Ich rozwój jest często związany z drapaniem lub dotykaniem zmian.
* **Kurzajki okołopaznokciowe (periungual warts)**: Rozwijają się wokół paznokci u rąk i stóp. Mogą być bolesne i utrudniać pielęgnację paznokci, a także prowadzić do wtórnych infekcji bakteryjnych.
Różnice między tymi rodzajami kurzajek wynikają między innymi z typu wirusa HPV, lokalizacji zakażenia oraz indywidualnej reakcji układu odpornościowego.
Jak można zapobiegać powstawaniu kurzajek i uniknąć zakażenia?
Profilaktyka odgrywa kluczową rolę w zapobieganiu powstawaniu kurzajek. Choć całkowite wyeliminowanie ryzyka zakażenia wirusem HPV jest trudne ze względu na jego powszechność, można podjąć szereg działań minimalizujących szanse infekcji. Przede wszystkim, należy dbać o higienę osobistą. Regularne mycie rąk, zwłaszcza po kontakcie z powierzchniami w miejscach publicznych, jest bardzo ważne. Unikanie dotykania nieznanych zmian skórnych na ciałach innych osób jest podstawową zasadą.
Szczególną uwagę należy poświęcić miejscom publicznym o podwyższonym ryzyku zakażenia, takim jak baseny, sauny czy siłownie. W takich miejscach zawsze należy nosić klapki lub specjalne obuwie ochronne. Po skorzystaniu z takich obiektów zaleca się dokładne umycie i osuszenie stóp. Warto również pamiętać o regularnym dbaniu o skórę, utrzymując ją nawilżoną i chroniąc przed uszkodzeniami. Sucha, popękana skóra jest bardziej podatna na wnikanie wirusów.
W przypadku posiadania kurzajek, należy unikać ich drapania, skubania czy obgryzania, ponieważ może to prowadzić do samoinokulacji i rozprzestrzeniania się wirusa na inne części ciała. Jeśli w domu jest osoba z kurzajkami, warto zadbać o to, aby nie dzieliła się ręcznikami, przyborami do higieny osobistej ani obuwiem. Wzmocnienie ogólnej odporności organizmu poprzez zdrową dietę, odpowiednią ilość snu i regularną aktywność fizyczną również może pomóc w skuteczniejszym zwalczaniu wirusa HPV przez układ immunologiczny.
Kiedy ryzyko rozwoju kurzajek jest większe wśród dzieci?
Dzieci są grupą szczególnie narażoną na rozwój kurzajek z kilku powodów. Od czego robią się kurzajki u najmłodszych, i co sprawia, że są one bardziej podatne? Przede wszystkim, układ odpornościowy dzieci wciąż się rozwija. Choć system immunologiczny jest zdolny do walki z wirusami, nie zawsze jest na tyle dojrzały, aby skutecznie zwalczyć wszystkie typy wirusa HPV i zapobiec rozwojowi zmian skórnych. Wirus HPV może łatwo przenosić się między dziećmi w miejscach, gdzie często przebywają w bliskim kontakcie.
Przedszkola, szkoły i place zabaw to środowiska, w których dzieci dzielą zabawki, często dotykają tych samych powierzchni i mają bezpośredni kontakt fizyczny. Szczególnie narażone są dzieci, które mają zwyczaj obgryzania paznokci lub skubania skórek wokół nich, co tworzy otwarte wrota dla wirusa. Podobnie, dzieci, które mają tendencję do drapania zmian skórnych, mogą nieświadomie przenosić wirusa na inne części ciała.
Wilgotne środowisko, takie jak baseny czy brodziki, stanowi kolejny czynnik ryzyka. Dzieci często biegają boso w szatniach i wokół basenów, co zwiększa ich kontakt z wirusem HPV obecnym na wilgotnych powierzchniach. Niewłaściwa higena stóp, zwłaszcza po wizycie w takich miejscach, również może sprzyjać infekcji. Warto edukować dzieci na temat higieny i unikania kontaktu z nieznanymi zmianami skórnymi, a także zwracać uwagę na wszelkie pojawiające się na ich skórze narośla. Wczesne rozpoznanie i ewentualne leczenie mogą zapobiec rozprzestrzenianiu się kurzajek.